I Klinika Okulistyki
-
Informacje
Aktualności
Zakres świadczeń
Zespół
Regulamin Kliniki
Programy edukacyjne
Laseroterapia
Operacja jaskry
Przeszczepy rogówki
Witrektomia
Zabiegi na aparacie ochronnym oka
Operacja zaćmy
Badania diagnostyczne
Program lekowy AMD
Iniekcje doszklistkowe
Wskazówki dla Pacjenta
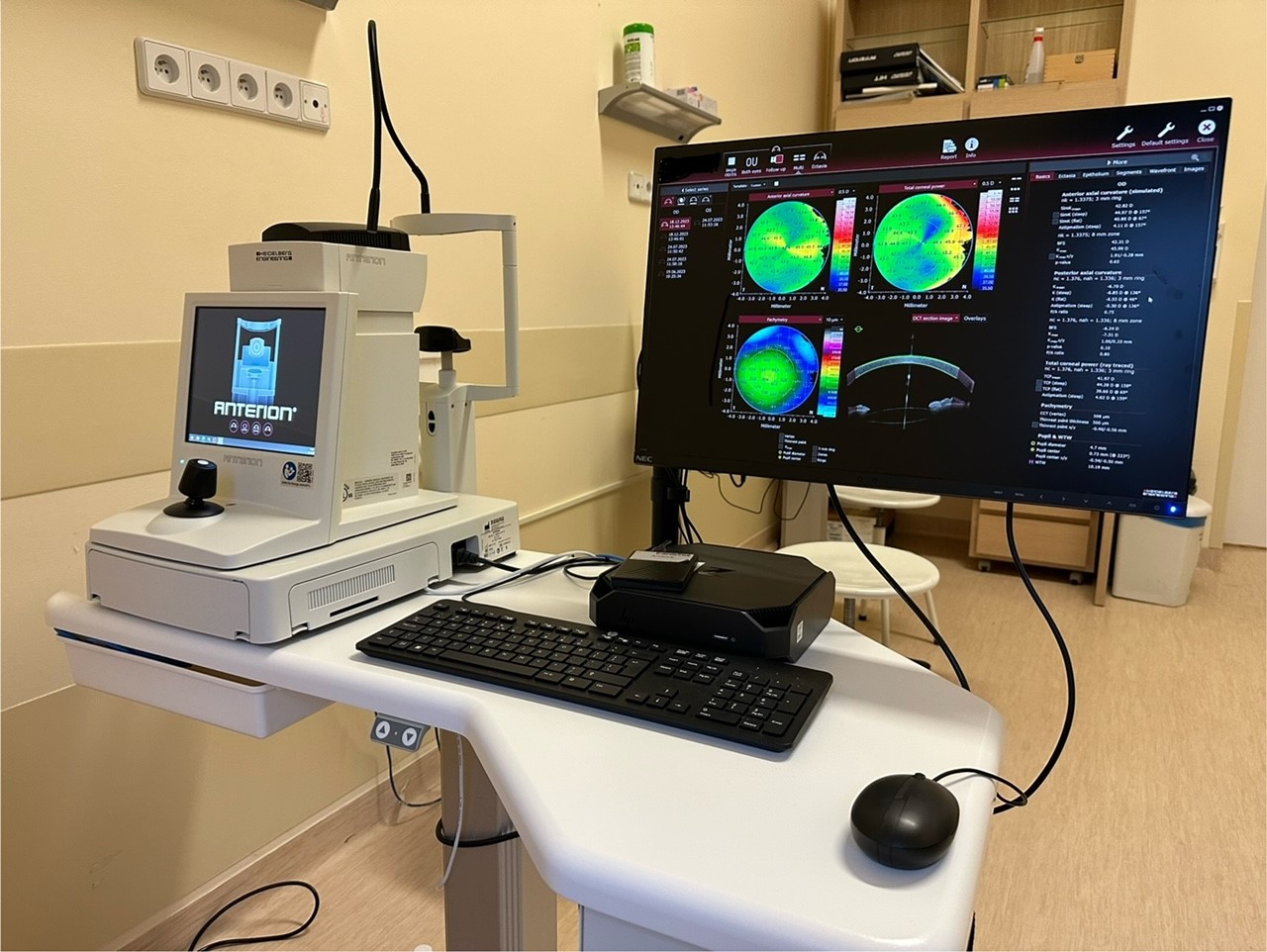
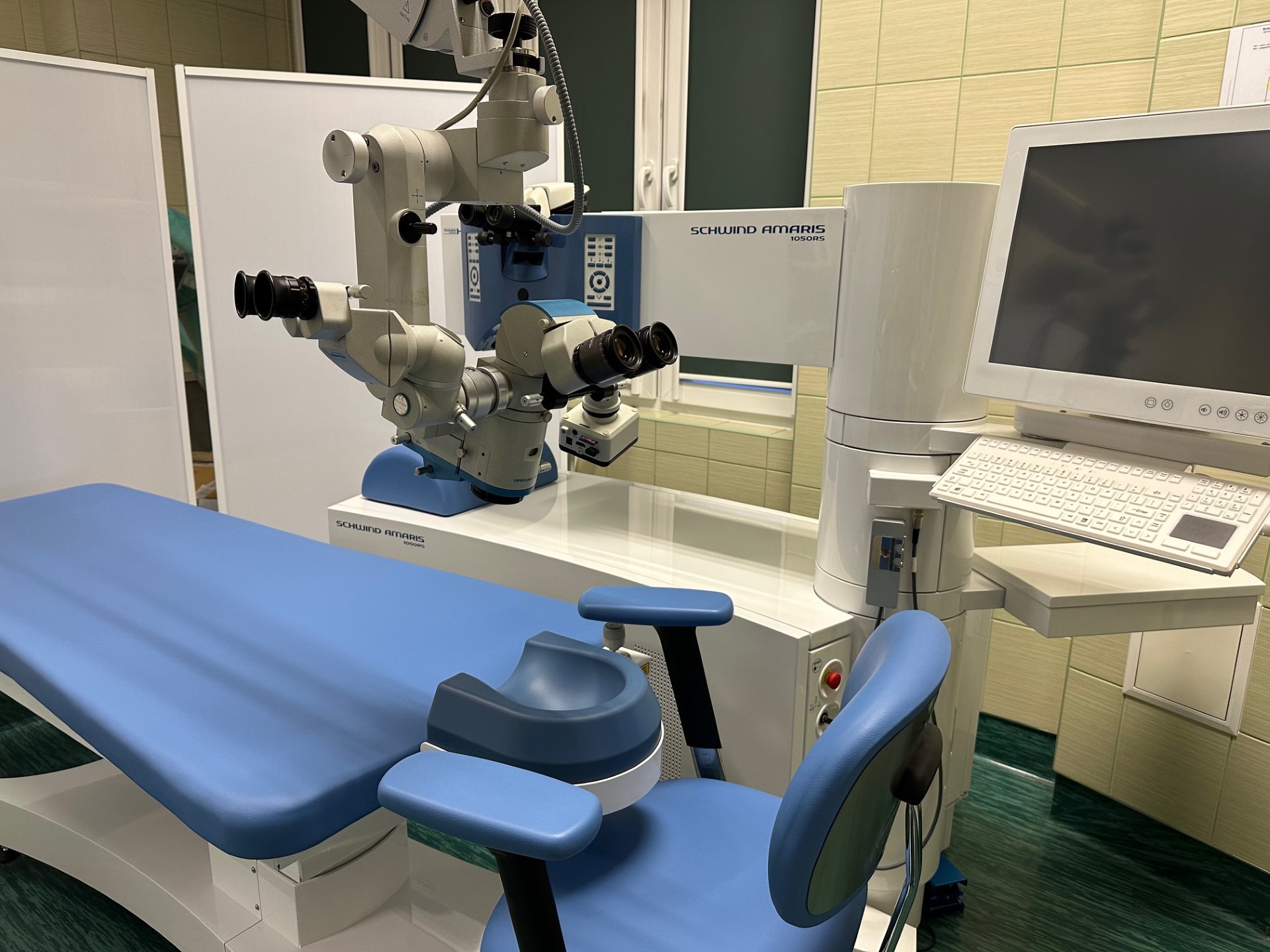
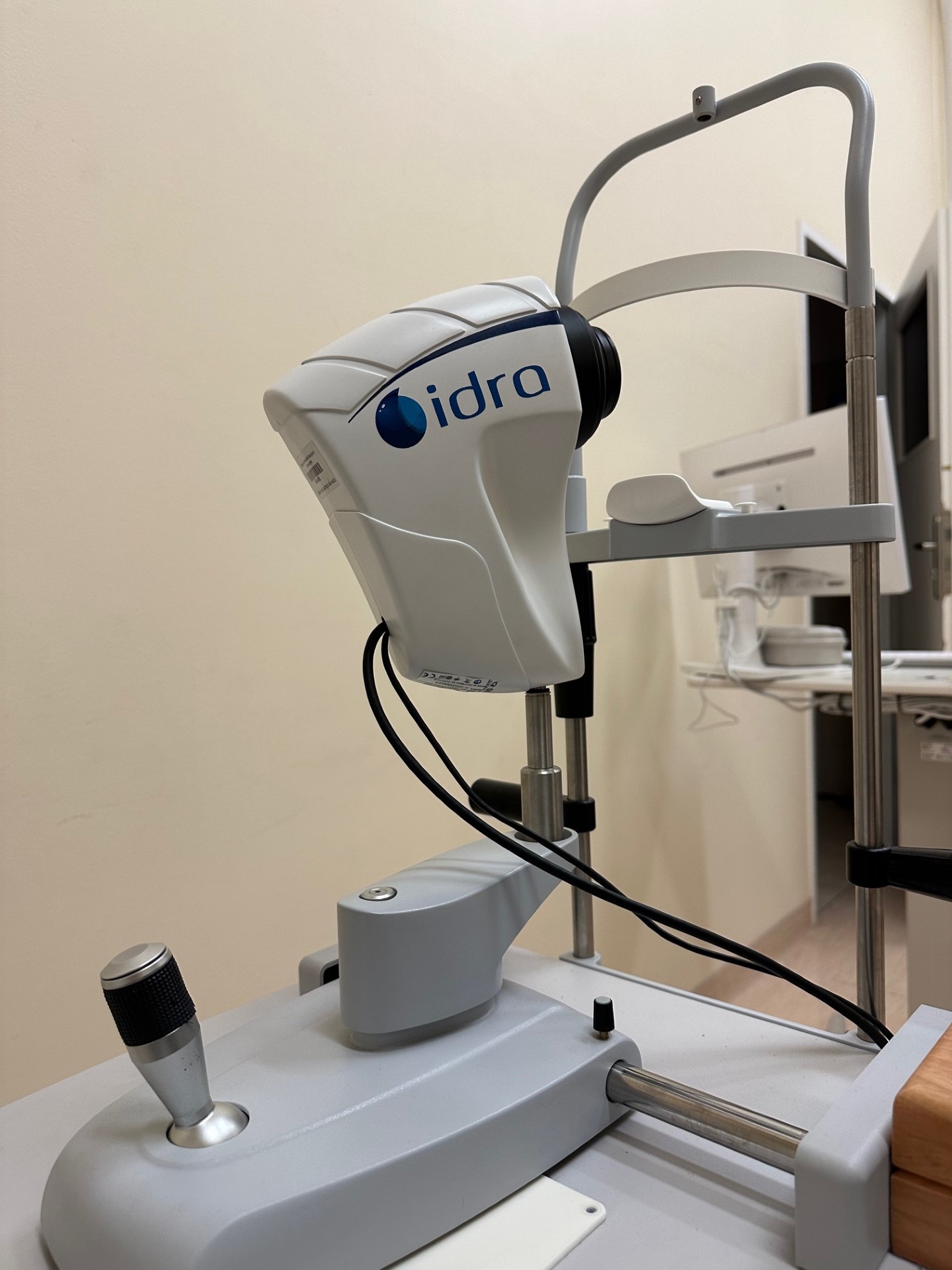
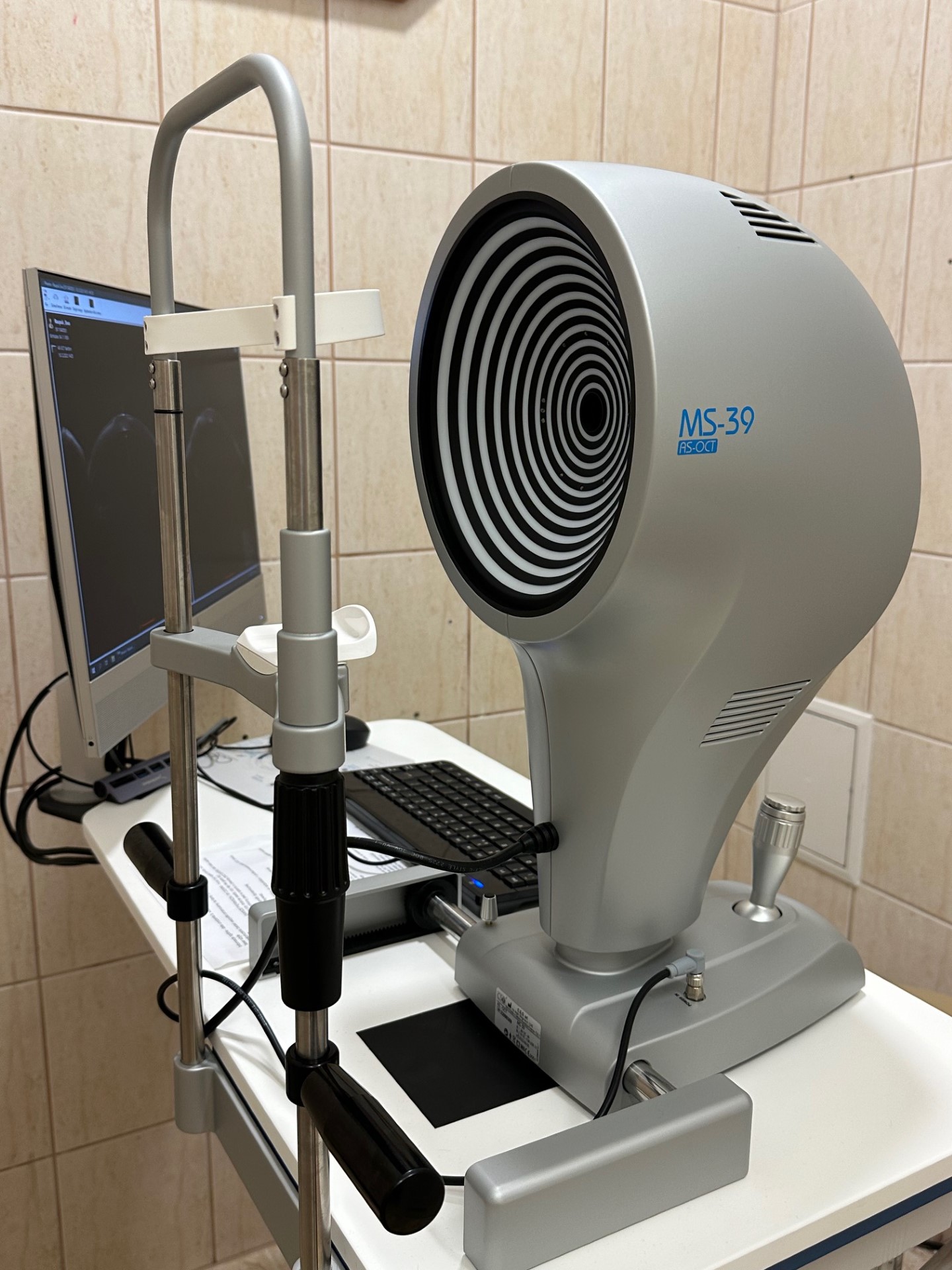
Sprzęt i aparatura diagnostyczna
Pracownie diagnostyczne
Galeria
Kontakt
Program lekowy DME
Program lekowy ZBN
Fotokeratektomia terapeutyczna
Leczenie pełzakowego zapalenia rogówki
Informacje:
I Klinika Okulistyki jest wysokospecjalistyczną placówką leczniczo-badawczą zajmującą się pełnoprofilowym leczeniem chorób oczu, ze szczególnym naciskiem na operacyjne i nieoperacyjne choroby siatkówki, jaskrę, nowoczesną chirurgię zaćmy i przeszczepy rogówek. Leczenie i diagnostyka odbywają się zgodne z najnowszą, sprawdzoną wiedzą oraz technikami, pozwalającymi na przeprowadzanie bezpiecznych oraz małoinwazyjnych zabiegów operacyjnych.
Hospitalizacje dotyczą przede wszystkim tzw. pacjentów operacyjnych, ale możliwe są także krótkotrwałe pobyty diagnostyczno-lecznicze (w przypadku chorób zapalnych i o niejasnej etiologii rogówki, błony naczyniowej, siatkówki czy nerwu wzrokowego).
Klinika dysponuje nowoczesną bazą diagnostyczno-leczniczą (więcej w podzakładce Pracownie diagnostyczne).
Personel medyczny I Kliniki Okulistyki to młody, doskonale wykształcony i stale dokształcający się w kraju i za granicą zespół, którego zadaniem jest prawidłowa opieka i leczenie Pacjenta chorującego okulistycznie, a także ratowanie wzroku w przypadku zagrożenia jego utratą. Personel średni (pielęgniarki, ortoptystki) zatrudniony w I Klinice Okulistyki pełni swoje obowiązki profesjonalnie i z należytą troską o dobro chorego, w duchu założeń programu „Szpital bez bólu”.
W skład zespołu wchodzi m.in. konsultant wojewódzki w dziedzinie okulistyki prof. dr hab. n. med. Anna Machalińska.
Dydaktyka
Jako ośrodek kliniczny Klinika zajmuje się także edukacją przyszłych kadr medycznych – prowadzone są tu zajęcia dla studentów IV i VI roku polsko- i anglojęzycznych studiów na kierunku lekarskim oraz dla studentów III roku polsko- i anglojęzycznych na kierunku lekarsko-dentystycznym Wydziału Medycyny i Stomatologii Pomorskiego Uniwersytetu Medycznego w Szczecinie. W Klinice odbywają się również praktyki studentów pielęgniarstwa Wydziału Nauk o Zdrowiu PUM w Szczecinie. Realizowane są tutaj także staże specjalizacyjne z dziedziny okulistyki, a także staże kierunkowe z dziedziny okulistyki w ramach specjalizacji z zakresu medycyny rodzinnej.
Aktualności:
Aktualności 2024
Podsumowanie roku 2023 w I Katedrze i Klinice Okulistyki
2024-01-17Szanowni Państwo!
Rok 2023 był dla naszej Kliniki bardzo pracowity zarówno w zakresie działalności leczniczej, jak i naukowej.
- Wykonaliśmy między innymi:
- 123 operacje przeszczepienia rogówki, w tym aż 95 wysokospecjalistyczne przeszczepienia warstwowe
- 2536 zabiegów usunięcia zaćmy
- 3611 iniekcji doszklistkowych w programie lekowym AMD i 854 w programie DME
- 403 zabiegi witrektomii
- 120 operacji p/jaskrowych

- Zorganizowaliśmy trzecią edycję międzynarodowej konferencji Nowe Trendy w Okulistyce Praktycznej, podczas której mieliśmy przyjemność gościć wielu znakomitych wykładowców zarówno z Polski, jak i z zagranicy, a liczba uczestników przekroczyła 300 osób!
- Opublikowaliśmy 6 prac naukowych w recenzowanych czasopismach o zasięgu międzynarodowym, o łącznym współczynniku Impact Factor wynoszącym 24,20 punktów.
- Otrzymaliśmy grant Agencji Badań Medycznych o wysokości 1 477 200 zł na realizację zadania pt. „Pionierska weryfikacja zastosowania immunomodulującego działania podprogowej laseroterapii mikropulsowej w zwyrodnieniu barwnikowym siatkówki z próbą optymalizacji protokołów laserowania 577 nm i 810 nm”
- Nasze lekarki, dr n. med. i n. o zdr. Elżbieta Krytkowska i dr n. med. i n. o zdr. Marta Wiącek, obroniły prace doktorskie z wyróżnieniem cum laude.
- Dr n. med. i n. o zdr. Agnieszka Kuligowska otrzymała główną nagrodę w konkursie na najlepszą pracę badawczą prezentowaną podczas międzynarodowej konferencji naukowej „5th Baltic Sea Eye Conference” w Rostocku w Niemczech.
- Prof. dr hab. n. med. Anna Machalińska otrzymała nagrodę nagrodę Ministra Zdrowia za znaczące osiągnięcia w zakresie działalności wdrożeniowej
- Dr n. med. i n. o zdr. Marta Wiącek otrzymała nagrodę główną przyznaną przez Prezydenta Miasta Szczecin za pracę doktorską

- Poprowadziliśmy pierwszą edycję kursu z zakresu chorób powierzchni oka i podstaw keratoplastyki dla lekarzy w trakcie specjalizacji z okulistyki, a także szkolenie z zakresu mikroskopii konfokalnej dla okulistów z całej Polski.
W nadchodzącym 2024 roku nie zwalniamy tempa!
Aktualności 2022
Prof. Machalińska Lekarzem Roku 2022
2022-11-25Prof. dr hab. n. med. Anna Machalińska uzyskała tytuł LEKARZA ROKU przyznany przez Kapitułę Plebiscytu Medycznego Hipokrates 2022, organizowanego przez redakcję Głosu Szczecińskiego i Głosu Koszalińskiego. Pani Profesor zorganizowała wiodące w Polsce centrum kliniczne przeszczepień rogówki, w którym przeprowadza zabiegi z zastosowaniem najnowocześniejszych technik operacyjnych chirurgii mikroinwazyjnej. W roku 2018 wprowadziła do leczenia pionierską w skali kraju metodę małoinwazyjnego przeszczepienia błony Descemeta, która umożliwia odzyskanie pełnej ostrości wzroku i nie generuje powikłań obserwowanych w następstwie tradycyjnie przeprowadzanych transplantacji. Za te unikatowe dokonania została w 2022 r. doceniona w ogólnopolskim konkursie „Zdrowa Przyszłość - Inspiracje" w kategorii „Innowacje w szpitalu - medycyna - nowatorskie metody leczenia".
Patronat nad plebiscytem HIPOKRATES 2022 objęli Prezes Narodowego Funduszu Zdrowia, Rektor Pomorskiego Uniwersytetu Medycznego w Szczecinie, Szczecińska Izba Pielęgniarek i Położnych, Okręgowa Izba Pielęgniarek i Położnych w Koszalinie, Okręgowa Izba Lekarska w Koszalinie, Państwowa Wyższa Szkoła Zawodowa w Koszalinie i Zachodniopomorski Urząd Wojewódzki.
autor: I Klinika Okulistyki
Unikatowe w kraju leczenie rogówki
2022-10-13Prof. Anna Machalińska z I Kliniki Okulistyki szpitala klinicznego nr 2 w Szczecinie jako jedyna w kraju przeprowadza nowatorskie, małoinwazyjne zabiegi przeszczepienia błony Descemeta, które przywracają wzrok pacjentom cierpiącym na poważne schorzenia rogówki. Za te pionierskie zabiegi została doceniona w ogólnopolskim konkursie "Zdrowa Przyszłość - Inspiracje" w kategorii „Innowacje w szpitalu – medycyna – nowatorskie metody leczenia”.
Rogówka oka wraz z soczewką pełni kluczową funkcję w procesie prawidłowego widzenia, odpowiadając za ogniskowanie promieni świetlnych w płaszczyźnie siatkówki. Histologicznie zbudowana jest z pięciu warstw, z których najbardziej przyśrodkową jest błona graniczna tylna, zwana błoną Descemeta. Jest to warstwa włókien kolagenowych, która stanowi swojego rodzaju rusztowanie dla komórek śródbłonka rogówki.
Choroby śródbłonka rogówki, prowadzą do postępującej utraty wzroku. Jedną z najczęściej rozpoznawanych jest dystrofia śródbłonka Fuchsa - obuoczna, wieloczynnikowa choroba uwarunkowana genetycznie. W jej wyniku następuje powolna utrata komórek śródbłonka i wtórne uszkodzenie rogówki. Choroba ta najczęściej dotyka osoby w średnim wieku, aktywne zawodowo, z niewielką przewagą płci żeńskiej.
Tradycyjne techniki operacyjne stosowane w Polsce w leczeniu chorób śródbłonka nie są optymalne, mają liczne niedoskonałości, uniemożliwiające często pełną rekonwalescencję wzroku pacjenta. Problem stanowi m.in. zbyt duża grubość płatka przeszczepu, która może prowadzić do pojawiania się niepożądanych wad wzroku, czy też konieczność manipulacji płatka przeszczepu przy użyciu narzędzi, co może zwiększać ryzyko powstawania zwłóknień i bliznowaceń tkanek na złączu dawca-biorca.
Alternatywą może być ultraprecyzyjna technika operacyjna przeszczepienia wewnętrznej warstwy rogówki. prof. dr hab. n. med. Anna Machalińska, lekarz kierujący I Kliniki Okulistyki Uniwersyteckiego Szpitala Klinicznego Nr 2 PUM w Szczecinie jako jedyna w Polsce, przeprowadza małoinwazyjne zabiegi tzw. keratoplastyki endotelialnej błony Descemeta (ang. DMEK). Ta metoda operacyjna jest w klinice szpitala na Pomorzanach standardem w leczeniu niewydolności i uszkodzenia komórek śródbłonka rogówki oka. DMEK jest jedną z najnowocześniejszych technik przeszczepienia rogówki na świecie. Różnice w stosunku do tradycyjnych technik keratoplastyki wykonywanych w Polsce dotyczą zarówno preparowania płatka przeszczepu, jak i jego wszczepienia i pozycjonowania. To technika w przeważającej mierze bezkontaktowa, co minimalizuje potencjalne straty komórek śródbłonka. W procedurze DMEK nie dochodzi bowiem do kontaktu narzędzi miażdżących z komórkami śródbłonka rogówki. Pozyskany bardzo cienki płatek przeszczepu przenoszony jest do komory przedniej oka, gdzie następnie jest pozycjonowany przy użyciu płynu i powietrza, poprzez manipulacje od zewnątrz. Dzięki bardzo małej grubości wszczepu nie generuje ona astygmatyzmu pooperacyjnego ani innych poważnych wad wzroku. To pozwala pacjentom odzyskać pełną sprawność wzroku w bardzo krótkim czasie po zabiegu. Metoda ta jest bezpieczna i daje bardzo dobre efekty leczenia chorób rogówki. Jak mówi prof. Anna Machalińska „Badania przeprowadzone w naszym ośrodku wskazują, że technika DMEK umożliwia odzyskanie pełnej ostrości wzroku w oku operowanym już w ciągu pierwszych kilku miesięcy od operacji. Dodatkowo parametry wad wzroku, takich jak np. astygmatyzm stabilizują się w pierwszych trzech miesiącach po zabiegu, co również wskazuje na szybką rehabilitację wzrokową”. Tymczasem w przypadku tradycyjnie wykonywanych zabiegów warstwowych tylnych istotna redukcja mocy astygmatyzmu następuje dopiero po 12 miesiącach od operacji.
Dodatkowo, jak wskazuje profesor okulistyki, zaobserwowano istotnie mniejszą utratę komórek śródbłonka po zabiegu DMEK w porównaniu z tradycyjnym przeszczepem warstwowym. Jest to wynikiem znacznie mniejszej inwazyjności tej procedury – „A biorąc pod uwagę, że prawidłowa ilość i funkcja komórek śródbłonka warunkuje przyjęcie przeszczepu i wydolność całej rogówki, to bezkontaktowość techniki DMEK ma nieoceniony wpływ na obniżenie ryzyka odrzutu przeszczepionej tkanki” – tłumaczy prof. Machalińska.
Zabieg poprzedzony jest wpisaniem pacjenta na Krajową Listę Oczekujących na przeszczepienie rogówki oka, nadzorowaną przez POLTRANSPLANT. Po operacji pacjenci są pod opieką I Kliniki i podlegają kilku kontrolom pooperacyjnym. Operacje z zastosowaniem techniki DMEK I Klinika Okulistyki przeprowadza od 2018 roku. Do tej pory prof. Machalińska zoperowała i uratowała wzrok ok. 140 pacjentom z zastosowaniem tej metody operacyjnej.
Zastosowane techniki DMEK w leczeniu schorzeń śródbłonka rogówki przez I Klinikę Okulistyki szpitala na Pomorzanach zostało docenione w 5. edycji konkursu "Zdrowa Przyszłość - Inspiracje" Szpital Przyszłości, w kategorii „Innowacje w szpitalu – medycyna – nowatorskie metody leczenia”. Konkurs organizowany jest przez Koalicję Bezpieczny Szpital Przyszłości. Promuje on osoby, instytucje, szpitale, organizacje pozarządowe i firmy, które szczególnie zasłużyły się dla krzewienia nowych idei, rozwiązań i technologii, mając tym samym wpływ na większe bezpieczeństwo pacjentów i pracowników szpitali.
Źródło: I Klinika Okulistki
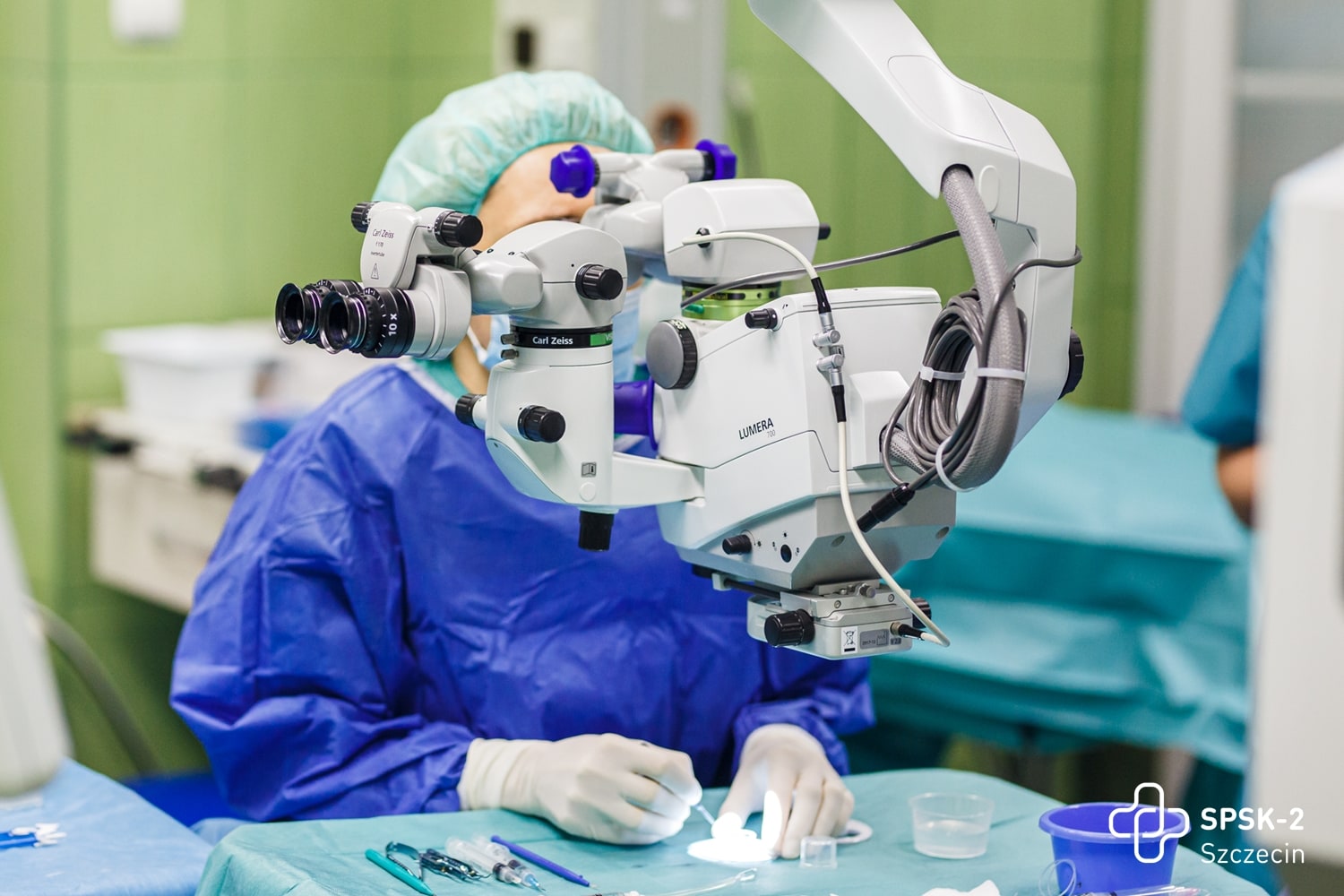
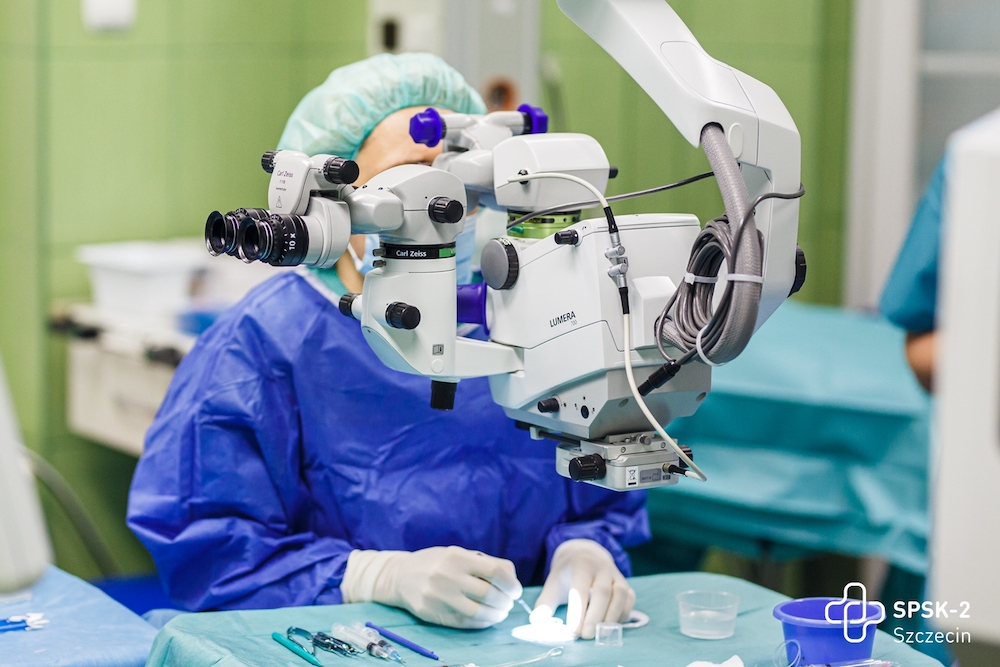
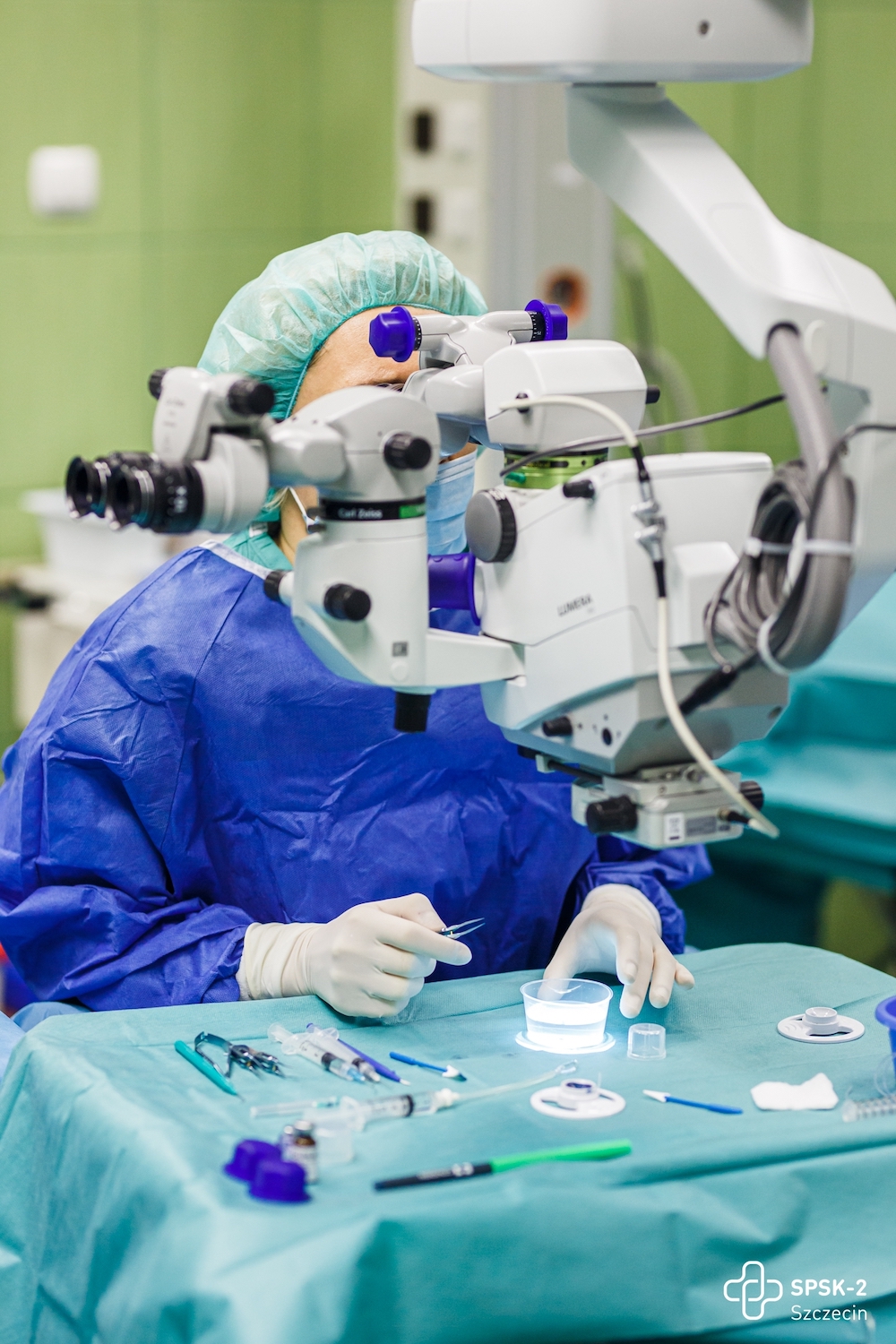
Fot. prof. Anna Machalińska podczas operacji rogówki
Aktualności 2019
Nagroda dla I Kliniki Okulistyki
2019-03-08Prof. dr hab. n. med. Anna Machalińska, lekarz kierujący I Kliniką Okulistyki naszego szpitala została wyróżniona przez Polskie Towarzystwo Okulistyczne (PTO). Klinika znalazła się w gronie laureatów ogłoszonego przez PTO konkursu wspierającego dostępność do Programu Lekowego AMD. Nagrodą jest sprzęt medyczny, który już trafił do kliniki.
AMD (ang. age-related macular degeneration), czyli zwyrodnienie plamki związane z wiekiem stanowi jedną z najczęstszych przyczyn nieodwracalnego pogorszenia widzenia centralnego
u osób po 50. roku życia. Choroba dotyczy obszaru na dnie oka, zwanego plamką - to miejsce odpowiedzialne za widzenie centralne, które potrzebne jest do wykonywania codziennych czynności jak np. czytanie, rozpoznawanie twarzy czy znaków drogowych.
Od listopada 2015 r. finansowanie leczenia pacjentów z wysiękowym AMD uległo znaczącej zmianie. Dzięki przeznaczeniu na ten cel dodatkowej puli pieniędzy pacjenci mogą korzystać z leczenia AMD w ramach tzw. Programu Lekowego, niezależnie od ryczałtu, co realnie zwiększyło dostępność do terapii doszklistkowej (to zastrzyki do oka).
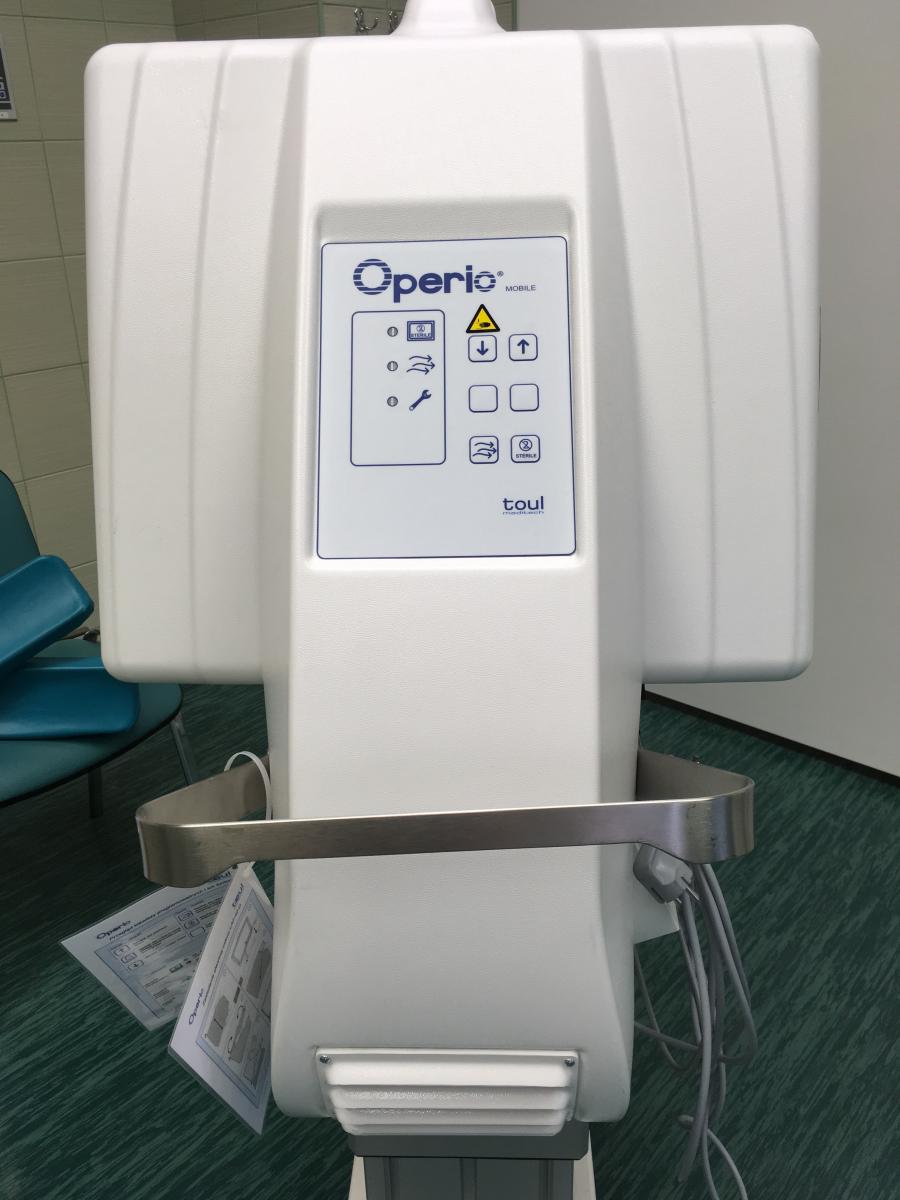
Nowoczesny aparat wytwarzający napływ laminarny jałowego powietrza, fot. USK-2
Aktywny udział w Programie Lekowym bierze I Klinika Okulistyki naszego szpitala. Wyodrębniona z kliniki Pracownia AMD działa niezależnie od pracy oddziału i pozostałych poradni. Gabinety pracowni wyposażono w nowoczesny sprzęt diagnostyczny. Utworzono dodatkowe stanowiska pracy dla lekarza specjalisty oraz pielęgniarki. W nowych pomieszczeniach diagnostycznych pacjenci są badani w warunkach zapewniających intymność oraz możliwość indywidualnej rozmowy z lekarzem. Dzięki wprowadzonym zmianom znacznie skrócił się czas oczekiwania na iniekcję. Obecnie leczeniem objętych jest ponad 230 chorych. Rocznie wykonywanych jest ponad 1000 iniekcji doszklistkowych. Pacjentami pracowni są osoby z województwa zachodniopomorskiego, ale również lubuskiego i pomorskiego.
Realizowany jest także program edukacji i profilaktyki AMD – wykorzystywane są pomoce multimedialne i organizowane spotkania edukacyjne ze specjalistą dietetykiem. Celem spotkań jest przekonanie pacjentów, że sposób odżywiania odgrywa bardzo ważną rolę w zachowaniu dobrostanu plamki żółtej i zmniejsza ryzyko wystąpienia zmian zwyrodnieniowych. Pacjenci otrzymują dostosowane do wieku i stanu zdrowia zalecenia żywieniowe i są informowani
o korzystnym wpływie suplementacji karotenoidów (naturalnych przeciwutleniaczy) na przebieg choroby.
Nowoczesny aparat wytwarzający napływ laminarny jałowego powietrza, fot. USK-2
Wszystkie te działania I Kliniki Okulistyki naszego szpitala, mające na celu poprawę dostępności pacjentów do leczenia AMD, zostały dostrzeżone i dobrze ocenione przez Polskie Towarzystwo Okulistyczne. Wyrazem uznania jest przyznana nagroda – nowoczesny aparat wytwarzający napływ laminarny jałowego powietrza Operio Mobile. Aparat poprawia jakość powietrza zarówno w sali zabiegowej, jak i w okolicy pola operacyjnego, znacząco redukując ryzyko najgroźniejszego i najbardziej destrukcyjnego powikłania iniekcji doszklistkowych, jakim jest zapalenie wnętrza gałki ocznej. I Klinika Okulistyki została uhonorowana jako jeden z niewielu ośrodków w Polsce wykazujący ogromne zaangażowanie w pomoc chorym w walce z „epidemią ślepoty”.
AMD jest jedną z najczęstszych przyczyn ślepoty osób dorosłych na świecie. Ujawnia się ok. 50.-60. roku życia, a po 70. prawie 30% osób jest dotkniętych tą chorobą. Zwykle zmiany dotyczą obu oczu, choć nie muszą pojawiać się jednocześnie i ich zaawansowanie może być różne. Do najważniejszych czynników ryzyka AMD zalicza się wiek, palenie papierosów oraz predyspozycje genetyczne. Spośród innych, o mniej udokumentowanym znaczeniu, wymienia się płeć żeńską, rasę kaukaską, otyłość, nadciśnienie, chorobę niedokrwienną serca oraz czynniki dietetyczne. Inwalidztwo w zakresie narządu wzroku jest szczególnie uciążliwe dla pacjenta, w znacznym stopniu upośledza jego komfort życia i wymaga bezwzględnej opieki osoby sprawnej. Z uwagi na stale wydłużającą się średnią długość życia AMD stanowi poważny problem zdrowotny i społeczny, także z ekonomicznego punktu widzenia.
Choroba AMD może przebiegać w dwóch postaciach. Postać suchą, najczęściej występującą, charakteryzuje m.in. obecność druzów (to okrągłe, wielowarstwowe złogi, odkładające się w obrębie tarczy nerwu wzrokowego) i zanik nabłonka barwnikowego. Natomiast postać wysiękowa występuje znacznie rzadziej, jednak z uwagi na progresywny charakter prowadzi do szybkiej i nieodwracalnej utraty widzenia. Objawem charakterystycznym jest neowaskularyzacja, czyli powstawanie nieprawidłowych naczyń krwionośnych w obszarze naczyń włosowatych naczyniówki. Wymienionym zmianom patologicznym towarzyszą liczne krwotoki, wysięk oraz obrzęk siatkówki, które skutkują znacznym obniżeniem ostrości wzroku oraz zniekształceniem obrazu. W fazie późnej w centrum siatkówki rozwija się blizna, co wiąże się z całkowitą utratą ostrego widzenia plamkowego.
Terapia przyczynowa i całkowite wyleczenie choroby nie jest możliwe, jednak wczesne postawienie diagnozy oraz włączenie jedynej dostępnej terapii jaką są iniekcje doszklistkowe może wpłynąć hamująco na rozwój choroby. To zastrzyki w oko, dzięki którym do wnętrza gałki ocznej wprowadza się substancję czynną (preparat antyangiogenny, tzw. anty-VEGF), która skutecznie radzi sobie z takimi schorzeniami jak AMD. Może to spowolnić chorobę opóźniając moment utraty centralnego widzenia przez chorego. Iniekcja doszklistkowa to wbrew pozorom prosty i bezbolesny zabieg. Zapobiega wzrostowi nieprawidłowych naczyń krwionośnych w obrębie tkanek oraz cofa obrzęk siatkówki - wpływa na zmniejszenie, a nawet ustąpienie obrzęków i wysięków w obrębie siatkówki. Zmniejsza również ryzyko krwawień z nieprawidłowych naczyń.
Zakres świadczeń
Zakres diagnostyki i leczenia realizowany przez I Klinikę Okulistyki:
- operacje każdego rodzaju zaćmy metodą fakoemulsyfikacji z jednoczasowym wszczepieniem sztucznej soczewki (cięcie 2.4 mm) z wykorzystaniem najnowocześniejszego aparatu szwajcarskiej firmy Oertli - OS4 oraz aparatu firmy Baush and Lomb - Stellaris. W przypadku konieczności możliwe jest wykonanie operacji metodą zewnątrztorebkowego usunięcia soczewki (ECCE) lub wewnątrztorebkowego usunięcia (ICCE)
- Możliwe są także wszczepy wtórne soczewek w przypadku tzw. afakii (bezsoczewkowość) dotorebkowo lub z fiksacją śródtwardówkową, czy też do przedniej komory oka. Stosowane są soczewki wewnątrzgałkowe asferyczne światowych liderów w ich produkcji m.in.: Zeiss, AMO, Alcon, Baush and Lomb czy Rayner;
- operacje przeciwjaskrowe (irydektomia chirurgiczna, trabekulektomia ze szwami regulowanymi z wykorzystaniem antymetabolitów: mitomycyny, 5-fluorouracylu), operacje przetokowe z zastosowaniem sztucznych zastawek - m.in. zastawki Ahmeda, czy głęboką sklerotomię wysokiej częstotliwości – HFDS z wykorzystaniem aparatu Oertli OS4;
- przeszczepy rogówek drążące i warstwowe;
- zabiegi chirurgii szklistkowo-siatkówkowej:
- operacje wpuklenia oraz opasania gałki ocznej (odwarstwienia siatkówek)
- witrektomia 20, 23, 25 i 27 G za pomocą najnowocześniejszego aparatu szwajcarskiej firmy Oertli OS4 (odwarstwienie siatkówki, retinopatia cukrzycowa, proliferacje, wylewy krwi do ciała szklistego, zapalenia wewnątrzgałkowe, zmiany pozapalne w ciałach szklistych, choroby zwyrodnieniowe plamki żółtej m.in. otwory, błony nasiatkówkowe, ciała obce wewnątrzgałkowe, inne zmiany pourazowe wymagające takiej operacji, zwichnięcia soczewek własnych i sztucznych do ciała szklistego);
- tzw. drobne zabiegi okulistyczne - operacje okuloplastyczne (wywinięcia, odwinięcia, opadania, wiotkości skóry, przepuklin tłuszczowych, niedomykalności powiek), chirurgie guzów powiek, chirurgie spojówki i zmian zwyrodnieniowych rogówki (skrzydlik).
Zespół
Lekarz kierujący Kliniką:
prof. dr hab. n. med. Anna Machalińska
Zastępca lekarza kierującego Kliniką:
dr n. med. Leszek Kuprjanowicz
P. o. pielęgniarka koordynująca Kliniki:
dr n. zdr. Dominika Kostecka
Pielęgniarka koordynująca bloku operacyjnego:
mgr piel. Izabella Kopińska
Pielęgniarka koordynująca Izby Przyjęć, poradni i Pracowni Laserowej I Kliniki Okulistyki:
mgr piel. optometrysta Beata Stroynowska-Cichoń
Lekarze specjaliści:
prof. dr hab. n. med. Anna Machalińska – specjalista chorób oczu
dr n. med. Monika Dzięciołowska - specjalista chorób oczu
dr n. med. Marzena Formicka - specjalista chorób oczu
lek. Maria Górnicka - specjalista chorób oczu
dr n. med. Leszek Kuprjanowicz – specjalista chorób oczu
dr n. med. Aleksandra Kowalska-Budek - specjalista chorób oczu
dr n. med. Katarzyna Kubasik-Kładna – specjalista chorób oczu
lek. Tomasz Miszczuk - specjalista chorób oczu
dr n. med. Katarzyna Mozolewska-Piotrowska - specjalista chorób oczu
lek. Agnieszka Ostojska - specjalista chorób oczu
dr n. med. Ewa Spoz - specjalista chorób oczu
dr n. med. Marta Wiącek - specjalista chorób oczu
Lekarze rezydenci w trakcie specjalizacji z chorób oczu:
lek. Joanna Będkowska
lek. Dominika Cuprian-Kwiecińska
lek. Agnieszka Janowska
lek. Paulina Kieruzel-Radoń
lek. Monika Kuśmierz-Wojtasik
lek. Oskar Lorenc
lek. Dominik Ostojski
lek. Anna Szmatłoch
lek. Alicja Ziontkowska-Wrzałek
lek. Joanna Żuk
Pielęgniarki:
Zespół Kliniki współtworzą pielęgniarki, wśród których jedna jest specjalistą pielęgniarstwa geriatrycznego.
Dyżury na Izbie Przyjęć klinik okulistycznych pełnią lekarze: I Kliniki Okulistyki oraz II Kliniki Okulistyki.
Programy edukacyjne
- Edukacja pacjenta po zabiegach okulistycznych - podawanie kropli do oka
Laseroterapia
TRABEKULOPLASTYKA LASEREM ARGONOWYM (ALT – ARGON LASER TRABECULOPLASTY)
Zabieg trabekuloplastyki wykonywany jest laserem Visulas Green (Zeiss) i ma na celu obniżenie ciśnienia śródgałkowego poprzez poprawę przepływu przez kąt przesączania. Dzięki zbiegowi ALT można uzyskać redukcją ciśnienia do 25%, a zabieg jest skuteczny u ok. 75% pacjentów.
Wskazaniem do jego wykonania jest jaskra z otwartym kątem przesączania, jaskra barwnikowa oraz jaskra w przebiegu zespołu PEX. Wyniki czynnościowe są lepsze u osób starszych, z wyjątkiem jaskry barwnikowej, która skutecznie obniża ciśnienie także u osób młodych. W większości przypadków laseroterapia typu ALT stosowania jest jako leczenie uzupełniające, przy niewystarczającej skuteczności leczenia farmakologicznego. Zabieg ALT pozostawia trwałe zmiany w obrębie kąta przesączania i uważa się, że nie powinien być wykonywany więcej niż 3 razy w jednym oku.
Zabieg przeprowadza się ambulatoryjnie, w znieczuleniu kroplowym i po podaniu brimonidyny lub apraklonidyny w kroplach, celem zmniejszenia ryzyka wzrostu ciśnienia śródgałkowego bezpośrednio po zabiegu.
Po założeniu soczewki gonioskopowej (trójlustro Goldmanna) wykonuje się impakty laserowe obejmujące 180–270° kąta przesączania o następujących parametrach: czas 0,1 sekundy, średnica impaktu 50 µm, moc lasera 800mW (ale może być modyfikowana w zależności od intensywności ubarwienia kąta), ilość impaktów: 25-30 na jeden kwadrant, odległość między ogniskami 1-4 średnice impaktu. Impakty powinny znajdować się w niepigmentowanej lub na granicy pigmentowanej części beleczkowania.
Po zabiegu wskazane jest monitorowanie ciśnienia śródgałkowego, a pacjent otrzymuje dodatkowo leki miejscowe w postaci kropli, najczęściej z grupy niesterydowych leków przeciwzapalnych. Dotychczasowe leczenie farmakologiczne należy utrzymać po zabiegu bez zmian, do momentu podjęcia decyzji przez lekarza prowadzącego o ewentualnej modyfikacji leczenia.
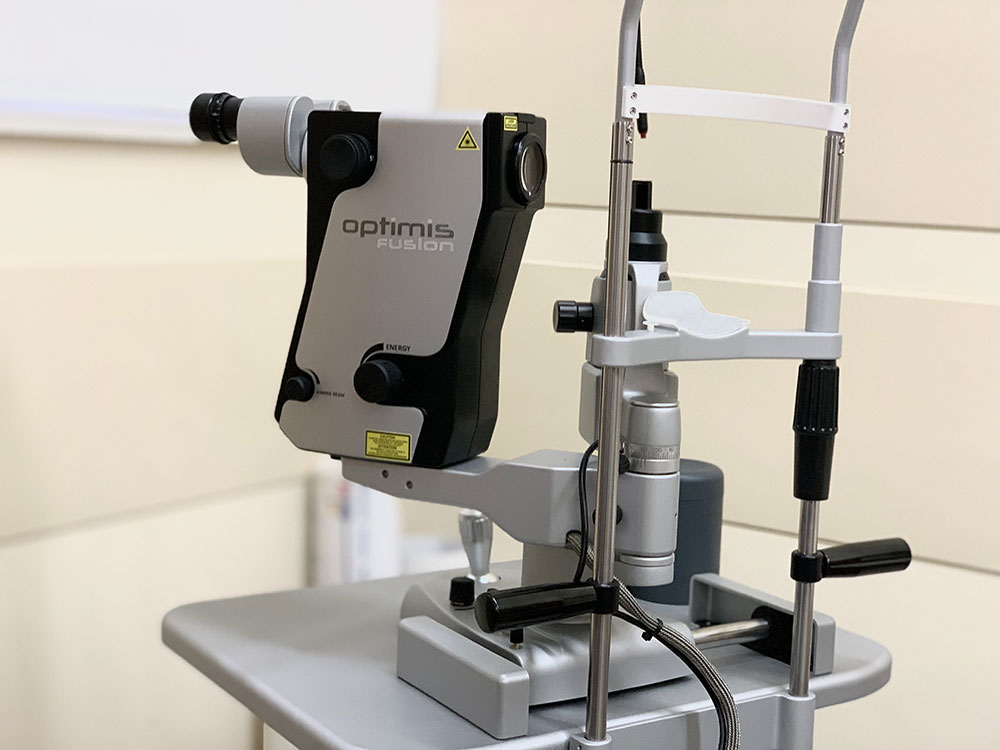
SELEKTYWNA TRABEKULOPLASTYKA LASEROWA (SLT – SELECTIVE LASER TRABECULOPLASTY)
Zabieg selektywnej trabekuloplastyki laserowej SLT wykonywany jest laserem Q-switched Nd YAG (Optimis Fusion, Quantel Medical) i ma na celu obniżenie ciśnienia śródgałkowego poprzez selektywne pochłanianie impulsów lasera przez pigmentowane komórki beleczkowania, bez naruszenia komórek pozbawionych pigmentu, co wtórnie doprowadza do zwiększania aktywności makrofagów i poszerzenia przestrzeni pomiędzy strukturami beleczkowania. Ponieważ zabieg SLT nie pozostawia trwałych uszkodzeń w obrębie kąta przesączania może być powtarzany w miarę potrzeby. W czasie zabiegu dostarczenie jest tylko 0,01% energii używanej zwykle podczas procedury ALT.
Zabieg SLT może być stosowany jako leczenie pierwszego rzutu w jaskrze otwartego kąta oraz jako leczenie uzupełniające terapię farmakologiczną. Może stanowić alternatywę dla pacjentów, którzy nie stosują się do zaleceń lub nie tolerują leków miejscowych. Dzięki zbiegowi SLT można uzyskać redukcję ciśnienia o 20–25%, a zabieg jest skuteczny u ok. 75% pacjentów przy terapii uzupełniającej leczenie farmakologiczne oraz o 30-35% u ok. 95% pacjentów, jeśli było zastosowane jako leczenie pierwszego wyboru.
Wskazaniem do SLT jest również jaskra barwnikowa, jaskra w przebiegu zespołu PEX oraz jaskra młodzieńcza otwartego kąta. SLT nie powinien być natomiast wykonywany w jaskrze wrodzonej, jaskrze neowaskularnej oraz jaskrze z wąskim kątem przesączania, a także jaskrze zapalnej.
Zabieg przeprowadza się ambulatoryjnie, w znieczuleniu kroplowym i po podaniu brimonidyny lub apraklonidyny w kroplach, celem zmniejszenia ryzyka wzrostu ciśnienia śródgałkowego bezpośrednio po zabiegu.
Po założeniu soczewki gonioskopowej (trójlustro Goldmanna lub soczewka Latina SLT) wykonuje się impakty laserowe obejmujące 180–360° kąta przesączania o następujących parametrach: średnica impaktu 400 µm, moc lasera 0,2-1,2 mJ (musi być modyfikowana w zależności od intensywności ubarwienia kąta), ilość impaktów: 50-100 ognisk, przylegających do siebie.
Po zabiegu wskazane jest monitorowanie ciśnienia śródgałkowego, a pacjent otrzymuje dodatkowo leki miejscowe w postaci kropli, najczęściej z grupy niesterydowych leków przeciwzapalnych. Dotychczasowe leczenie farmakologiczne należy utrzymać po zabiegu bez zmian, do momentu podjęcia decyzji przez lekarza prowadzącego o ewentualnej modyfikacji leczenia.
IRIDOTOMIA LASEROWA YAG
Zabieg iridotomii przypodstawnej YAG wykonywany jest laserem Nd YAG (Optimis Fusion, Quantel Medical) i ma na celu wytworzenie dodatkowego otworu w obwodowej części tęczówki (najczęściej między 11.00 a 1.00, ale czasem wskazane są inne umiejscowienia otworu) w celu zapewnienia prawidłowego krążenia cieczy wodnistej i zapewnienia prawidłowego ciśnienia śródgałkowego. Wskazaniem do zabiegu iridotomii laserowej YAG jest jaskra zamkniętego kąta oraz jaskra z wąskim kątem przesączania i wysokim ryzykiem rozwoju jaskry zamkniętego kata oraz jaskra wynikająca z bloku źrenicznego. Przeciwwskazaniem do wykonania zabiegu jest niedostateczny wgląd do komory przedniej (zmętnienia rogówki lub stan cieczy wodnistej) oraz zbyt płytka komora przednia.
Zabieg przeprowadza się ambulatoryjnie, w znieczuleniu kroplowym i po podaniu brimonidyny lub apraklonidyny w kroplach w celu zmniejszenia ryzyka wzrostu ciśnienia śródgałkowego bezpośrednio po zabiegu oraz po podaniu pilokarpiny w celu uzyskania zwężenia źrenicy.
Po założeniu na gałkę oczną soczewki Abrahama wykonuje się impakty laserowe (pojedyncze lub wielokrotne) w obrębie podstawy tęczówki o mocy lasera 4.0–10.0 mJ (musi być modyfikowana w zależności od intensywności ubarwienia tęczówki) do momentu uzyskania pełnościennego otworu w tęczówce o średnicy ok 100 µm.
W trakcie zabiegu może pojawić się krwawienie do komory przedniej (laser typu YAG nie powoduje koagulacji naczyń) oraz ból głowy spowodowany przejściowym wzrostem ciśnienia lub działaniem pilokarpiny.
Po zabiegu wskazane jest monitorowanie ciśnienia śródgałkowego, a pacjent otrzymuje dodatkowo leki miejscowe w postaci kropli steroidowych w celu kontrolowania stanu zapalnego i zapobiegania zamknięciu otworu. Dotychczasowe leczenie farmakologiczne należy utrzymać po zabiegu bez zmian, do momentu podjęcia decyzji przez lekarza prowadzącego o ewentualnej modyfikacji leczenia.
KAPSULOTOMIA LASEROWA YAG
Zabieg kapsulotomia laserem YAG wykonywany jest laserem Nd YAG (Optimis Fusion, Quantel Medical) i ma na celu wytworzenie otworu w obrębie zmętniałej torebki tylnej soczewki po przebytym zabiegu usunięcia zaćmy. Innymi wskazaniami do wykonania zabiegu kapsulotomii jest nadmiernie obkurczona resztka torebki przedniej lub obecność błony pozapalnej w otworze źrenicznym.
Przeciwwskazaniem do wykonania zabiegu jest niedostateczny wgląd do komory przedniej (zmętnienia rogówki lub stan cieczy wodnistej) oraz brak współpracy pacjenta.
Zabieg przeprowadza się ambulatoryjnie, w znieczuleniu kroplowym i po podaniu brimonidyny lub apraklonidyny w kroplach w celu zmniejszenia ryzyka wzrostu ciśnienia śródgałkowego bezpośrednio po zabiegu oraz po podaniu tropicamidu w ceku uzyskania rozszerzenia źrenicy. Po założeniu na gałkę oczną soczewki do kapsulotomii wykonuje się impakty laserowe w obrębie centralnej części torebki tylnej (lub w odpowiednich miejscach resztek torebki przedniej) o mocy lasera od 1,0–2,5 mJ (musi być modyfikowana w zależności od grubości rozbijanej tkanki) do momentu uzyskania otworu w centralnej części tylnej torby o pożądanej średnicy (średnica otworu nie może przekraczać średnicy części optycznej wszczepionej soczewki). Zabieg jest krótki i nie towarzyszą mu żadne dolegliwości bólowe.
Po zabiegu zwykle zwiększa się przejściowo zauważana przez pacjentów ilość mętów w ciele szklistym. Po zabiegu wskazane jest monitorowanie ciśnienia śródgałkowego, a pacjent otrzymuje dodatkowo leki miejscowe w postaci niesterydowych kropli przeciwzapalnych w celu zmniejszenia reakcji zapalnych.
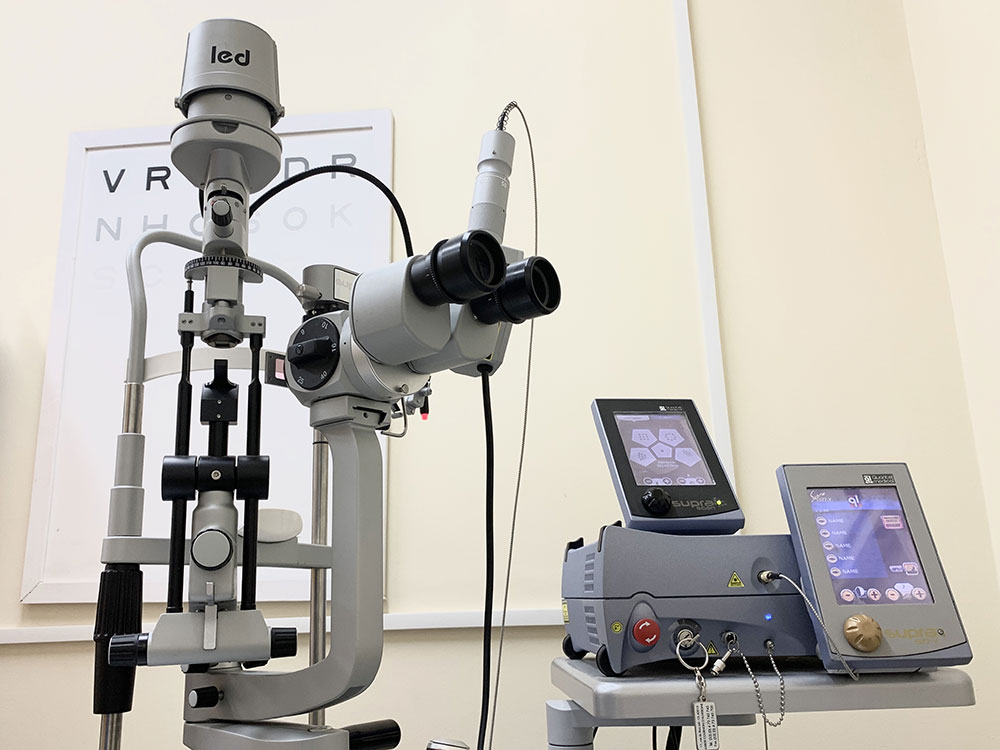
LASEROTERAPIA MIKROPULSOWA (MPLT – MICROPULSE LASER THERAPY)
Zabieg laseroterapii mikropulsowej wykonywany jest przy pomocy lasera Supra 577 (Quqntel Medical) Funkcja MicroPulse™ sprawia, że fala docierająca do tkanki oka nie ma formy ciągłej, ale jest podzielona na krótkie impulsy o czasie trwania ok. 100-300 µs. Taki sposób laseroterapii oszczędza tkankę i nie powoduje jej uszkodzenia, jak w przypadku klasycznej fotokoagulacji. Wskutek działania lasera mikropulsowego następuje zmiana metabolizmu komórek RPE. Dochodzi do produkcji czynników antywazoproliferacyjnych oraz cytokin, które działają przeciwobrzękowo i przeciwzapalnie. Działanie lasera w funkcji mikropulsów poprawia funkcję nabłonka barwnikowego siatkówki, redukując obrzęk siatkówki sensorycznej bez jej uszkodzenia. Moc lasera dobiera się w trybie podprogowym, nie pozostawiając żadnych widocznych śladów w siatkówce sensorycznej.
Główne jednostki chorobowe leczone za pomocą MPLT:
- centralna surowicza chorioretinopatia (CSR - central serous chorioretinopathy)
- obrzęk plamki w przebiegu retinopatii cukrzycowej (DME - diabetic macular edema)
- obrzęk plamki w przebiegu zakrzepu naczyń siatkówki (RVO, BRVO – retinal vein oclusion, branch retinal vein occlusion)
- jaskra otwartego kąta – trabekuloplastyka mikropulsowa (MLT – micropulse laser trabeculoplasty).
Zabieg przeprowadza się ambulatoryjnie, w znieczuleniu kroplowym i po podaniu mydriatyków w celu uzyskania rozszerzenia źrenicy. Po założeniu na gałkę oczną soczewki do laserowania (area centralis) wykonuje się impakty laserowe typu multispot, pokrywając nimi całą powierzchnię siatkówki objętej obrzękiem. Efektywny czas pracy lasera (duty cycle), wynosi zwykle od 5 do 15% czasu trwania ekspozycji. Dobór mocy lasera w trybie podprogowym odbywa się metodą miareczkowania mocy, redukując moc lasera mikropulsowego powodującą widoczny efekt do poziomu 30–50% mocy wyjściowej, ale można też stosować stałe niskie wartości mocy na poziomie 200–300 mW. Zabieg jest krótki i nie towarzyszą mu żadne dolegliwości bólowe.
Po zabiegu wskazane jest monitorowanie obrzęku siatkówki w badaniu OCT przez okres 12-24 tygodni i ewentualnie ponowienie zabiegu przy utrzymywaniu się obrzęku po upływie okresu obserwacji.
FOTOKOAGULACJA LASEROWA SIATKÓWKI
Zabieg fotokoagulacji laserowej siatkówki wykonywany jest przy pomocy lasera o długości fali 532nm Visulas Green Comfort (Zeiss) i może dotyczyć całej siatkówki obwodowej (panfotokoagulacja laserowa) lub jej fragmentów (laseroterapia punktowa) zarówno w obszarze siatkówki centralnej (ale poza obszarem dołka środkowego), jak i siatkówki obwodowej.
Wskazaniem do wykonania zabiegu panfotokoagulacji siatkówki jest najczęściej retinopatia niedokrwienna w przebiegu cukrzycy, zakrzepu żyły środkowej siatkówki lub jej gałązki, zespołu niedokrwiennego i zmian popromiennych, w których występuje wysokie ryzyko rozwoju neowaskularyzacji siatkówki oraz jaskry krwotocznej. Czasami panfotokoagulację wykonujemy tylko na fragmencie siatkówki obwodowej, jeśli niedokrwienie związane z ryzykiem powstania neowaskularyzacji dotyczy tylko części obwodu (np. 1 kwadrantu).
Zabieg przeprowadza się ambulatoryjnie, w znieczuleniu kroplowym i po podaniu mydriatyków w celu uzyskania rozszerzenia źrenicy. Dodatkowo pacjenci otrzymują sekwencję doustnych i dożylnych leków przeciwbólowych (paracetamol, pyralgina, ibuprom) w celu zminimalizowana dolegliwości odczuwanych w tracie zabiegu.
Po założeniu na gałkę oczną soczewki do laserowania (area centralis lub panfundoskopowej, ewentualnie trójlustro Goldmanna) wykonuje się impakty laserowe pojedyncze lub typu multispot, pokrywając nimi całą powierzchnię siatkówki obwodowej. Przy laseroterapii konwencjonalnej (impakty pojedyncze) parametry lasera należy ustawić tak, by osiągnąć na siatkówce ogniska laserowe o średnicy ok 300-500 µm, czas impulsu ok. 0,1 s, moc lasera ok 180-400 mW (dobrana indywidualnie, aby uzyskać wyraźne zbledniecie siatkówki), odległość między impaktami 0,5-1 średnicy ogniska laserowego. Nie powinno się przekraczać 1000 impaktów w czasie jednej sesji laseroterapii, co oznacza, że dla przeprowadzenia pełnej panfotokoagualcji jednego oka wymagane są najczęściej cztery sesje.
Po zabiegu wskazane jest monitorowanie obrzęku siatkówki w plamce w badaniu OCT przez okres 12-24 tygodni.
Wskazania do punktowej lub lokalnej fotokoagulacji siatkówki obejmują:
- niektóre postacie cukrzycowego obrzęku plamki
- teleangiektazje okołodołkowe
- centralną surowiczą chorioretinopatię (CSR)
- makrotętniaki tętnicy siatkówki
- naczyniaki włośniczkowe siatkówki (zespół VHL)
- przedarcie siatkówki obwodowej
- lokalne odwarstwienie siatkówki (do 2 dd)
- zmiany zwyrodnieniowe obwodu siatkówki związane ze zwiększonym ryzykiem odwarstwienia.
Przeciwwskazaniem do wykonania zabiegu jest brak lub niedostateczna przezierność ośrodków optycznych oraz brak współpracy pacjenta przy wykonywaniu zabiegu.
Zabieg przeprowadza się ambulatoryjnie, w znieczuleniu kroplowym i po podaniu mydriatyków w celu uzyskania rozszerzenia źrenicy. Po założeniu na gałkę oczną soczewki do laserowania (area centralis lub panfundoskopowej, ewentualnie trójlustra Goldmanna) wykonuje się pojedyncze impakty laserowe celowane na obszar siatkówki wymagający laserokoagulacji. Parametry lasera należy ustawić tak, by osiągnąć na siatkówce ogniska laserowe o średnicy ok 300µm na obwodzie i maksymalnie 200 µm w obszarze między łukami skroniowymi, czas impulsu ok. 0,1 s, moc lasera ok. 50-400 mW (dobrana indywidualnie, aby uzyskać delikatne zblednięcie siatkówki w obszarze centralnym i wyraźne zblednięcie w siatkówce obwodowej), odległość między impaktami 0,5-1 średnicy ogniska laserowego na obwodzie i 1 średnica ogniska w części centralnej).
Po zabiegu wskazane jest monitorowanie obrzęku siatkówki w plamce w badaniu OCT oraz ocena obwodów siatkówki przez okres 12-24 tygodni (pierwsza wizyta kontrolna 3-5 dni po laseroterapii).
Operacja jaskry
Kierowanie na zabieg
Na zabieg operacyjny kieruje lekarz okulista. Pacjent po zarejestrowaniu się do Poradni Okulistycznej, wykonaniu badań diagnostycznych oraz zakwalifikowaniu go do zabiegu, ma ustalany termin operacji w I Klinice Okulistyki.
Samopoczucie po zabiegu
Pacjent może odczuwać niewielki dyskomfort w postaci swędzenia czy uczucia piasku pod powieką, oko może być nieznacznie zaczerwienione, może występować łzawienie.
Widzenie początkowo może być zamglone, niewyraźne. Jest to całkowicie normalne w procesie gojenia oka po zabiegu. Jednak w przypadku pojawienia się niepokojących objawów takich jak: silny ból oka, pojawienie się błysków, falującej przed oczami zasłony lub latających czarnych punktów, należy pilnie zgłosić się na Izbę Przyjęć klinik okulistycznych celem oceny stanu oka operowanego (nie jest wymagane skierowanie).
Postępowanie i zalecenia po zabiegu
- Należy pamiętać o przyjmowaniu leków według zaleceń lekarza zapisanych na karcie wypisowej. Przykładowo: lek zaordynowany 4 razy dziennie, stosuje się co 3 godziny - od rana do wieczora. Nie ma konieczności stosowania kropli nocą.
- Należy pamiętać o kontrolach okulistycznych w wyznaczonym terminie, od 14 do 28 dni po operacji.
- Przez pierwsze dni po zabiegu zalecany jest odpoczynek i unikanie:
- wysiłku fizycznego
- pochylania się i napinania mięśni brzucha – by podnieść coś z podłogi zalecane jest przykucnięcie
- podnoszenia przedmiotów o wadze większej niż 5 kg
- pocierania i uciskania oczu. - Należy zachować ostrożność przy myciu twarzy tak, by do oka nie dostały się substancje drażniące, jak mydło czy szampon.
- Zaleca się unikania gorących kąpieli i korzystania z sauny.
- O ile to możliwe, włosy należy myć w pozycji leżącej, unikać pochylania się nad wanną.
- Należy unikać spania na boku, by nie uciskać operowanego oka, zwłaszcza przez pierwszy tydzień.
- Można oglądać telewizję, czytać, spacerować, bez konieczności noszenia opatrunku. W słoneczne lub wietrzne dni należy nosić okulary przeciwsłoneczne.
- Można używać do czytania okularów stosowanych przed zabiegiem. Jeżeli jednak szkło po stronie operowanego oka przeszkadza w patrzeniu, pogarsza widzenie, można w gabinecie optycznym wyjąć szkło i zamienić je na tzw. „zerowe”. Zaleca się dobór ostatecznej korekcji okularowej po całkowitym zagojeniu rany i ustabilizowaniu widzenia (około 8-10 tygodni).
- Instrukcję techniki podawania leków pacjent otrzymuje przy wypisie ze szpitala.
Przeszczepy rogówki
W Klinice wykonywane są następujące przeszczepy rogówki:
- przeszczep drążący rogówki
- przeszczep warstwowy przedni (DALK)
- przeszczepy warstwowe tylne DSAEK i DMEK.
W zależności od schorzenia rogówki, pacjent jest kwalifikowany do danego rodzaju przeszczepu. Każde ze schorzeń rogówki posiada różny rodzaj priorytetu do przeszczepienia, dlatego przed zabiegiem pacjent zostaje zapisany na Krajową Listę Oczekujących na przeszczepienie. Ważne jest, by w okresie oczekiwania na przeszczep pozostawać z Kliniką w kontakcie – niezbędne do tego jest uaktualnianie swoich danych teleadresowych w przypadku ich zmiany oraz odbieranie telefonu.
Witrektomia
Witrektomia polega na usunięciu ciała szklistego, będącego żelową substancją, która wypełnia wnętrze gałki ocznej. Pozwala to na dostęp do siatkówki i naczyniówki oraz na następową ich stabilizację, przywrócenie lub też poprawę funkcji. W tym celu w trakcie zabiegu konieczne może być wykonanie różnych czynności, takich jak barwienie, usunięcie błon lub laserowanie siatkówki. Po ustabilizowaniu położenia siatkówki, do komory ciała szklistego podaje się substancję wypełniającą, którą może być gaz lub olej silikonowy (wytworzenie tamponady). Decyzję o tym, co zostanie podane do oka, podejmuje operator podczas zabiegu, po ocenie warunków anatomicznych i stanu siatkówki.
W przypadku, gdy pacjent ma własną soczewkę, przed zabiegiem witrektomii jest on dodatkowo kwalifikowany do operacji jej usunięcia i wszczepienia soczewki sztucznej. Poprawia to jakość widzenia w oku operowanym i jednocześnie zapewnia lepszy wgląd w pole operacyjne podczas operacji, pozwala również zapobiec powikłaniom pooperacyjnym w postaci zmętnienia soczewki. Zabieg ten wykonywany jest rutynowo, ponieważ do pooperacyjnego zmętnienia soczewki dochodzi u zdecydowanej większości pacjentów w ciągu roku po operacji.
Witrektomia zwykle odbywa się w znieczuleniu miejscowym, następnego dnia po przyjęciu do szpitala. Trwa około 1-2 godzin. W przypadku znieczulenia miejscowego około- i pozagałkowego bardzo ważne jest, by pacjent współpracował z lekarzem operatorem, nie wykonywał gwałtownych ruchów i nie kaszlał bez wcześniejszego poinformowania o tym lekarza operującego.
Wskazania
Witrektomia jest zabiegiem operacyjnym wykonywanym u pacjentów w trybie pilnym w przypadku:
- świeżego (kilku-, maksymalnie kilkunastodniowego) odwarstwienia siatkówki,
- nagłego, niereagującego na leczenie farmakologiczne i szybko rozwijającego się zapalenia wnętrza gałki ocznej,
- obecności ciał obcych lub też mas soczewkowych wewnątrzgałkowo.
Zabieg ten, w trybie planowym, wykonuje się:
- w przypadku wylewu krwi do ciała szklistego (wskutek urazu czy retinopatii cukrzycowej),
- w celu usunięcia oleju silikonowego podanego do komory ciała szklistego przy poprzedniej witrektomii,
- z powodu obecności otworu w plamce, czy błony nasiatkówkowej powodującej w znacznym stopniu zniekształcenie obrazu lub pogorszenie ostrości wzroku (poniżej 0,6 w skali Snellena).
Odczucia pacjenta i postępowanie po zabiegu
W przypadku podania gazu do oka bardzo ważne jest, by pacjent po zabiegu leżał większość czasu na brzuchu, głową do dołu, a także by nie latał samolotem do czasu całkowitego wchłonięcia się gazu (czas wchłaniania gazu wynosi zwykle około 3-4 tygodni dla gazu krótkodziałającego – SF6 i 6-8 tygodni dla długodziałającego – C3F8). Po podaniu oleju silikonowego zachodzi konieczność jego usunięcia – zwykle po upływie kilku miesięcy od operacji. Związane jest to z ponownym zabiegiem witrektomii.
Proces gojenia oka i poprawy widzenia po przeprowadzonej operacji witrektomii jest procesem długotrwałym, wymagającym współpracy lekarza i pacjenta. Bardzo ważne jest przestrzeganie zaleceń odnośnie do oszczędzającego trybu życia i przebywanie przez większość czasu w pozycji leżącej (na brzuchu, jeżeli do oka został podany gaz) przez pierwsze 1-2 tygodni po zabiegu. W przypadku podanego gazu do komory ciała szklistego, proces gojenia oka i poprawy widzenia może trwać nawet kilka tygodni.
Wskutek obecności gazu w oku operowanym pacjent może widzieć zasłonę przed okiem, która stopniowo, w miarę wchłaniania się gazu, będzie się obniżać, a także przemieszczać przy zmianie pozycji głowy.
Natomiast podanie oleju powoduje zwykle konieczność noszenia dodatkowych okularów do bliży celem uzyskania lepszej ostrości wzroku. Olej może powodować również krzywienie się obrazu i zmianę odbioru barw.
Wchłanianie szwów założonych na twardówkę po usunięciu portów i gojenie ran może trwać do 2 miesięcy i towarzyszyć może temu uczucie ciała obcego oraz łzawienie oka operowanego. Należy przyjmować przepisane leki do oczu według zaleceń z karty informacyjnej.
Należy zgłosić się na kontrolę w wyznaczonym terminie. W przypadku pojawienia się niepokojących objawów takich jak silny ból oka, pojawienie się błysków, falującej przed oczami zasłony lub latających czarnych punktów należy pilnie zgłosić się na Izbę Przyjęć klinik okulistycznych celem oceny stanu oka operowanego (nie jest wymagane skierowanie).
Zabiegi na aparacie ochronnym oka
USUNIĘCIE GRADÓWKI
Zabieg
Gradówka może przyjąć formę niebolesnego uniesienia skóry powieki, rozrostu brodawkowatego lub lokalnego zaczerwienienia powieki przy ujściu mieszka włosowego. Jest spowodowana zamknięciem się ujścia gruczołu łojowego. Lekarz, w znieczuleniu miejscowym podanym w formie zastrzyku w okolicę zmiany, nacina spojówkę lub w uzasadnionych przypadkach także skórę ponad zmianą. Następnie usuwa zalegającą wydzielinę gruczołu wraz z otaczającą ją torebką. Zwykle zabieg nie wymaga pozostawienia szwów, jednak w wyjątkowych sytuacjach lekarz poinformuje pacjenta o takiej konieczności. Szwy niewchłanialne zaleca się usunąć po ok. 7 dniach.
W części przypadków możliwe jest także podanie zastrzyku steroidu w okolicę zmiany, co może doprowadzić do obkurczenia lub zaniku gradówki. Lekarz operujący może zadecydować o konieczności wykonania badania histopatologicznego, a średni czas oczekiwania na jego wynik wynosi ok. 3 tygodni.
Wskazania
Wskazaniem do usunięcia gradówki jest brak poprawy po leczeniu zachowawczym (nagrzewanie i masaże zmiany). Gradówka nie może wykazywać w dniu zabiegu cech aktywnego stanu zapalnego – zaczerwienienia, bolesności i ucieplenia skóry.
Zgłoszenie się na zabieg
Na podstawie skierowania od lekarza okulisty.
Jak się przygotować?
W wyznaczonym dniu zabiegu należy zgłosić się do rejestracji na I piętrze bud. J.
W przypadku stosowania doustnych leków przeciwzakrzepowych, np. Acenocumarol, Warfin, Pradaxa, Xarelto należy skontaktować się ze swoim lekarzem POZ lub kardiologiem, a na ok. 5 dni przed zabiegiem zastąpić lek doustny właściwymi zastrzykami podskórnymi. W przypadku stosowania leku Acard lub Polocard, w razie braku przeciwwskazań, należy odstawić lek na ok. 7 dni przed zabiegiem. Ponadto, stosowanie leków przeciwdepresyjnych także może zwiększać ryzyko krwawienia po zabiegu oraz siniaków po operacji.
Postępowanie po zabiegu
Po zabiegu lekarz operujący wydaje Pacjentowi indywidualne zalecenia, których należy ściśle przestrzegać.
Możliwe jest pojawienie się lokalnego obrzęku, bolesności, siniaka lub niewielkiego krwawienia.
W przypadku jakichkolwiek dolegliwości lub wątpliwości należy niezwłocznie zgłosić się do Izby Przyjęć klinik okulistycznych.
PLASTYKA POWIEK GÓRNYCH
Zabieg
Operacja wykonywana jest w znieczuleniu miejscowym, po podskórnym podaniu zastrzyku ze znieczuleniem. Na skórze pacjenta lekarz przed zabiegiem zaznacza specjalnym markerem planowany zakres operacji. W czasie zabiegu usuwany jest nadmiar skóry, a w uzasadnionych przypadkach także fragment mięśnia okrężnego oka i / lub tłuszczu oczodołu. Następnie na ranę zakładane są szwy niewchłanialne – ciągły lub pojedynczy. Szwy zwykle usuwa się po ok. 7 dniach. Po zabiegu lekarz operujący wydaje pacjentowi szczegółowe zalecenia.
Wskazania
Operacja wykonywana jest wyłącznie ze wskazań funkcjonalnych, gdy stwierdza się przysłonięcie źrenicy przez nadmiar tkanki powiek lub w badaniu pola widzenia stwierdza się istotne ograniczenie pola widzenia.
Zgłoszenie sie na zabieg
Na podstawie skierowania od lekarza okulisty, z załączonym badaniem pola widzenia (kinetycznym lub statycznym).
Jak się przygotować?
W wyznaczonym dniu zabiegu należy zgłosić się do rejestracji na I piętrze bud. J.
W przypadku stosowania doustnych leków przeciwzakrzepowych, np. Acenocumarol, Warfin, Pradaxa, Xarelto należy skontaktować się ze swoim lekarzem POZ lub kardiologiem, a na ok. 5 dni przed zabiegiem zastąpić lek doustny właściwymi zastrzykami podskórnymi. W przypadku stosowania leku Acard lub Polocard, w razie braku przeciwwskazań, należy odstawić lek na ok. 7 dni przed zabiegiem. Ponadto, stosowanie leków przeciwdepresyjnych także może zwiększać ryzyko krwawienia po zabiegu oraz siniaków po operacji.
Postępowanie po zabiegu
Po zabiegu lekarz operujący wydaje Pacjentowi indywidualne zalecenia, których należy ściśle przestrzegać.
Możliwe jest pojawienie się lokalnego obrzęku, bolesności, siniaka lub niewielkiego krwawienia. Należy zwrócić szczególną uwagę na obecność skrzepów krwi pomiędzy szwami w ranie, które utrudniają gojenie. Po ok. 2-3 dniach możliwe jest pojawienie się zasinienia okolicy powieki dolnej.
W przypadku jakichkolwiek dolegliwości lub wątpliwości należy niezwłocznie zgłosić się do Izby Przyjęć klinik okulistycznych.
OPERACJA PODWINIĘTEJ / ODWINIĘTEJ POWIEKI DOLNEJ
Zabieg
Nieprawidłowe ustawienie powieki dolnej z podwijaniem się rzęs w kierunku rogówki i powierzchni oka to podwinięcie powieki dolnej. Natomiast nieprawidłowe ustawienie powieki dolnej ze skierowaniem rzęs na zewnątrz oraz ekspozycją rogówki i spojówki powiekowej to odwinięcie powieki dolnej. Oba ustawienia powieki dolnej mogą powodować uszkodzenie rogówki, jej wtórne nadkażenia bakteryjne, pogrubienie brzegu powieki i keratynizację spojówki. Możliwych przyczyn takiego stanu jest wiele: od zwiotczenia powiek związanego z wiekiem do porażenia lokalnych nerwów.
W Klinice wykonywane są zabiegi m.in.:
- wycięcia skóry powieki dolnej
- skrócenie poprzeczne powieki dolnej
- zakładania szwów rotacyjnych metodą lazy T
- boczne skrócenie pasma tarczki z kantoplastyką (LTS).
Przed operacją Pacjent jest badany, wykonywane są pomiary szpary powiekowej i kwalifikacja do odpowiedniego zabiegu.
Operacja wykonywana jest w znieczuleniu miejscowym po podskórnym podaniu zastrzyku ze znieczuleniem. Na skórze Pacjenta lekarz przed zabiegiem zaznacza specjalnym markerem planowany zakres operacji. Do lekarza operującego należy ostateczna decyzja co do techniki zabiegu.
Wskazania
Nieprawidłowe ustawienie powieki dolnej, wiotkość poprzeczna lub pionowa powieki dolnej, abrazja rogówki, keratopatia ekspozycyjna rogówki, keratynizacja spojówki.
Zgłoszenie sie na zabieg
Na podstawie skierowania od lekarza okulisty.
Jak się przygotować?
W wyznaczonym dniu zabiegu należy zgłosić się do rejestracji na I piętrze bud. J.
W przypadku stosowania doustnych leków przeciwzakrzepowych, np. Acenocumarol, Warfin, Pradaxa, Xarelto należy skontaktować się ze swoim lekarzem POZ lub kardiologiem, a na ok. 5 dni przed zabiegiem zastąpić lek doustny właściwymi zastrzykami podskórnymi. W przypadku stosowania leku Acard lub Polocard, w razie braku przeciwwskazań, należy odstawić lek na ok. 7 dni przed zabiegiem. Ponadto, stosowanie leków przeciwdepresyjnych także może zwiększać ryzyko krwawienia po zabiegu oraz siniaków po operacji.
Postępowanie po zabiegu
Po zabiegu lekarz operujący wydaje Pacjentowi indywidualne zalecenia, których należy ściśle przestrzegać.
Możliwe jest pojawienie się lokalnego obrzęku, bolesności, siniaka lub niewielkiego krwawienia.
W przypadku jakichkolwiek dolegliwości lub wątpliwości należy niezwłocznie zgłosić się do Izby Przyjęć klinik okulistycznych.
OPADNIĘCIE POWIEKI GÓRNEJ
Zabieg
Opadnięcie powieki górnej (tzw. ptoza) może dotyczyć jednego lub obojga oczu. Powieka górna przykrywa wówczas rogówkę o ponad 2 mm, czasem zasłaniając także źrenicę.
Operacja wykonywana jest w znieczuleniu miejscowym po podskórnym podaniu zastrzyku ze znieczuleniem. Na skórze Pacjenta lekarz przed zabiegiem zaznacza specjalnym markerem planowany zakres operacji. Istotą zabiegu jest skrócenie niewydolnego rozcięgna mięśnia dźwigacza powieki górnej, co w konsekwencji pozwala na uniesienie powieki do właściwego poziomu. Inną możliwością jest operacja z dojścia przez spojówkę.
Do lekarza operującego należy ostateczna decyzja co do techniki zabiegu.
Wskazania
Opadnięcie powieki górnej o różnej etiologii.
Przed operacją Pacjent jest badany, wykonywane są pomiary szpary powiekowej. W przypadku podejrzenia etiologii neurologicznej, np. miastenii – wskazana jest dodatkowa konsultacja neurologiczna przed operacją.
Zgłoszenie sie na zabieg
Na podstawie skierowania od lekarza okulisty.
Jak się przygotować?
W wyznaczonym dniu zabiegu należy zgłosić się do rejestracji na I piętrze bud. J.
W przypadku stosowania doustnych leków przeciwzakrzepowych, np. Acenocumarol, Warfin, Pradaxa, Xarelto należy skontaktować się ze swoim lekarzem POZ lub kardiologiem, a na ok. 5 dni przed zabiegiem zastąpić lek doustny właściwymi zastrzykami podskórnymi. W przypadku stosowania leku Acard lub Polocard, w razie braku przeciwwskazań, należy odstawić lek na ok. 7 dni przed zabiegiem. Ponadto, stosowanie leków przeciwdepresyjnych także może zwiększać ryzyko krwawienia po zabiegu oraz siniaków po operacji.
Postępowanie po zabiegu
Po zabiegu lekarz operujący wydaje Pacjentowi indywidualne zalecenia, których należy ściśle przestrzegać.
Możliwe jest pojawienie się lokalnego obrzęku, bolesności, siniaka lub niewielkiego krwawienia.
W przypadku jakichkolwiek dolegliwości lub wątpliwości należy niezwłocznie zgłosić się do Izby Przyjęć klinik okulistycznych.
Operacja zaćmy
Zaćma to choroba oczu polegająca na zmętnieniu soczewki, co skutkuje pogorszeniem widzenia i może doprowadzić do ślepoty. Najczęstszą przyczyną zmętnienia soczewki jest starzenie się organizmu i towarzyszące temu zaburzenia metaboliczne.
Rozpoznanie zaćmy opiera się na wywiadzie zebranym od chorego oraz na badaniu oka za pomocą lampy szczelinowej. Na wizycie kwalifikacyjnej wykonywane jest pełne badanie okulistyczne (wymagające rozszerzenia źrenicy kroplami do oczu), pomiar ciśnienia w oku oraz dobór sztucznej soczewki. W przypadku zaćmy dojrzałej, gdy ze względu na nieprzejrzystość soczewki nie ma możliwości oceny dna oka, należy także wykonać badanie ultrasonograficzne.
Wskazaniem do operacji zaćmy jest takie pogorszenie ostrości wzroku, które uniemożliwia codzienne funkcjonowanie, czytanie, czy prowadzenie samochodu i nie ulega poprawie mimo noszenia okularów. Nie powinno się odwlekać decyzji o usunięciu zaćmy. Przekonanie, że z zabiegiem należy poczekać, aż zaćma “dojrzeje” jest błędne. Zaćma jest schorzeniem postępującym, z czasem staje się bardzo twarda, a jej usunięcie trudniejsze i obarczone większym ryzykiem powikłań. Należy również pamiętać, że nie tylko zaćma jest odpowiedzialna za pogorszenie ostrości wzroku. Czasem w oku z zaćmą występują dodatkowe choroby, jak np. choroba plamki żółtej, zaawansowana jaskra. Wówczas nawet najlepiej przeprowadzony zabieg nie gwarantuje poprawy ostrości wzroku. O tym fakcie pacjent jest informowany przed zabiegiem.
Zaćma jest schorzeniem, które leczy się wyłącznie operacyjnie. W leczeniu stosujemy metodę tzw. fakoemulsyfikacji, polegającą na usunięciu zmętniałej soczewki za pomocą ultradźwięków i wszczepieniu sztucznej soczewki tzw. zwijalnej. Dzięki elastyczności takiej soczewki i zwinięciu jej w momencie wszczepiania, można ją umieścić w oku bez poszerzania cięcia operacyjnego. Soczewka rozwija się w pozostawionej torebce naturalnej soczewki i w ten sposób zajmuje właściwe dla niej miejsce w gałce ocznej. Zabieg jest wykonywany przez 2-milimetrowe nacięcie w rogówce, które goi się bez konieczności zakładania szwów. Jest przeprowadzany w znieczuleniu miejscowym, nie wymaga narkozy. Jest niebolesny, jednak w trakcie zabiegu pacjent może odczuwać ucisk, czy rozpieranie w oku. Ze względu na odruch zamykania powiek, oko jest zabezpieczono rozwórką, która uniemożliwia ich zaciśnięcie.
Zabieg trwa średnio 30 minut. W sytuacjach bardziej skomplikowanych (np. oko po urazie, zaawansowana zaćma) czas ten może być dłuższy. Podczas hospitalizacji operowane jest jedno oko. W razie potrzeby operacja drugiego oka jest wykonywana najwcześniej po kilku tygodniach.
Hospitalizacja związana z operacją zaćmy odbywa się w trybie jednodniowym (tzw. ambulatoryjnym) lub trzydniowym, w zależności od wskazań medycznych. W trakcie zabiegu na sali operacyjnej obecny jest lekarz anestezjolog, monitorowane są parametry ogólnych czynności organizmu (akcja serca, ciśnienie krwi, poziom natlenowania krwi), w razie potrzeby podawane są dodatkowe leki przeciwbólowe i obniżające ciśnienie krwi. Po zakończonym zabiegu pacjent opuszcza blok operacyjny z opatrunkiem na oku i przez kilka godzin pozostaje w łóżku na sali chorych I Kliniki Okulistyki, oczekując na kartę wypisową. Czas pobytu Pacjenta w klinice wynosi od 5 do 8 godzin.
Po operacji pacjent może jeść i pić, powinien również przyjmować swoje leki według codziennego schematu.
Następnego dnia po zabiegu, nie zdejmując opatrunku, pacjent zgłasza się na wizytę kontrolną według wskazań lekarza. Jeżeli proces gojenia przebiega prawidłowo, dalsze kontrole przeprowadza okulista, zgodnie z zaleceniami lekarza.
O czym trzeba wiedzieć po operacji zaćmy?
- Można odczuwać niewielki dyskomfort w postaci swędzenia, czy uczucia piasku pod powieką, oko może być nieznacznie zaczerwienione, może wystąpić łzawienie. Widzenie początkowe może być zamglone, niewyraźne. Jest to całkowicie normalne w procesie gojenia oka po zabiegu. Jednak w przypadku znacznego pogorszenia ostrości wzroku, silnego zaczerwienienia, dolegliwości bólowych oka operowanego i/ lub głowy wokół oka należy jak najpilniej zgłosić się do poradni okulistycznej lub Izby Przyjęć klinik okulistycznych (nie jest wymagane skierowanie od lekarza rodzinnego).
- Krople i/ lub maści do oka należy podawać dokładnie według karty wypisowej (np. lek wypisany 4 x dziennie stosuje się co 3 godziny od rana do wieczora). Nie ma konieczności stosowania kropli nocą.
- Należy pamiętać o kontrolach okulistycznych w wyznaczonych terminach.
- Przez pierwsze dni po zabiegu zaleca się odpoczywać, unikać wysiłku fizycznego, pochylania się i napinania mięśni brzucha (żeby podnieść coś z podłogi należy przykucnąć). Nie podnośmy przedmiotów o wadze większej niż 5 kg. Unikajmy przecierania i uciskania oczu.
- Wskazane jest zachowanie ostrożności przy myciu twarzy tak, aby do oka nie dostały się substancje drażniące, jak mydło czy szampon. Unikajmy gorącej kąpieli, nie korzystajmy z sauny. O ile to możliwe, myjmy głowę w pozycji leżącej, unikajmy pochylania się nad wanną.
- Należy unikać spania na boku, aby nie uciskać operowanego oka zwłaszcza przez pierwszy tydzień.
Informacje dodatkowe:
- Można oglądać telewizję, czytać, spacerować bez konieczności noszenia opatrunku.
W słoneczne lub wietrzne dni zaleca się stosowanie okularów przeciwsłonecznych. - Można używać do czytania okularów stosowanych przed zabiegiem. Jeżeli jednak szkło po stronie operowanego oka przeszkadza w patrzeniu, pogarsza widzenie, wówczas można w gabinecie optycznym wyjąć szkło i zamienić na tzw. szkło zerowe. Ostateczna korekcja okularowa może być dobrana dopiero po całkowitym zagojeniu rany i ustabilizowaniu widzenia (około 8-10 tygodni).
Instrukcja podawania leków do oka:
- Dokładnie myjemy ręce.
- Odciągamy palcem dolną powiekę i kierujemy oko ku górze.
- Podajemy JEDNĄ KROPLĘ na wewnętrzną powierzchnię powieki lub do tzw. załamka powieki. Delikatnie zamykamy powiekę na 60 sekund.
- Po 30 minutach w ten sam sposób możemy zaaplikować kolejny lek do oka.
- W przypadku leków w malutkich, pojedynczych pojemniczkach (np. Dexafree) jeden pojemnik może być wyjątkowo stosowany w ciągu jednego dnia. Nie należy go wyrzucać po podaniu 1 kropli ani wlewać do oka całej jego zawartości, a pomiędzy aplikacjami najlepiej przechowywać w lodówce.
Badania diagnostyczne
Badania diagnostyczne wykonywane w poradniach i pracowniach okulistycznych USK-2.
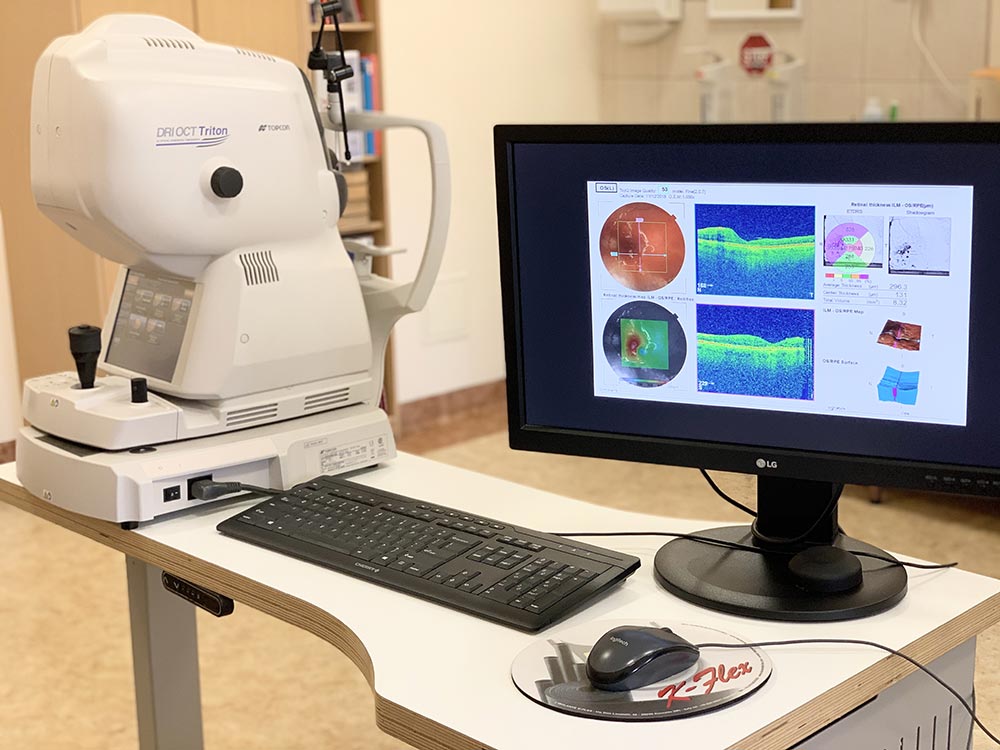
OCT PLAMKI lub TARCZY NERWU WZROKOWEGO
Badanie nie wymaga wcześniejszego przygotowania się pacjenta do badania. Jednak w wybranych przypadkach może być konieczne rozszerzenie źrenic. Badanie jest krótkie, nieinwazyjnie, niebolesne. Pacjent jest proszony o patrzenie w wyznaczony punkt.
Zgłoszenie się na badanie
Pacjent zgłasza się na badanie ze skierowaniem na wykonanie badania, wystawionym przez lekarza okulistę. Termin badania należy ustalić osobiście w gabinecie 309 (III piętro) lub telefonicznie pod nr. tel. 91 466 13 04.
Odpłatność
Jeśli skierowanie wystawiono z gabinetu, który ma podpisaną umowę z USK-2 oraz posiada zawartą umowę z NFZ - pacjent nie ponosi żadnych kosztów.
Jeśli skierowanie zostało wystawione z gabinetu prywatnego – pacjent przed wykonaniem badania musi opłacić w kasie szpitala koszt badania zgodnie z aktualnym Cennikiem .
ANGIOGRAFIA OCT
Badanie nie wymaga wcześniejszego przygotowania się pacjenta do badania. Jednak w wybranych przypadkach może być konieczne rozszerzenie źrenic. Badanie jest krótkie, nieinwazyjnie, niebolesne. Pacjent jest proszony o patrzenie w wyznaczony punkt.
Zgłoszenie się na badanie
Pacjent zgłasza się na badanie ze skierowaniem na wykonanie badania, wystawionym przez lekarza okulistę. Termin badania należy ustalić osobiście w gabinecie 309 (III piętro) lub telefonicznie pod nr. tel. 91 466 13 04.
Odpłatność
Jeśli skierowanie wystawiono z gabinetu, który ma podpisaną umowę z USK-2 oraz posiada zawartą umowę z NFZ - pacjent nie ponosi żadnych kosztów.
Jeśli skierowanie zostało wystawione z gabinetu prywatnego – pacjent przed wykonaniem badania musi opłacić w kasie Szpitala koszt badania zgodnie z aktualnym Cennikiem .
STATYCZNE POLE WIDZENIA
Badanie nie wymaga wcześniejszego przygotowania się pacjenta do badania. Badanie jest krótkie, nieinwazyjnie, niebolesne. Pacjent jest proszony o patrzenie w wyznaczony punkt.
Zgłoszenie się na badanie
Pacjent zgłasza się na badanie ze skierowaniem na wykonanie badania, wystawionym przez lekarza okulistę. Termin badania należy ustalić osobiście w gabinecie 304 (III piętro) lub telefonicznie pod nr. tel. 91 466 13 01 lub 91 466 13 04.
Odpłatność
Jeśli skierowanie wystawiono z gabinetu, który ma podpisaną umowę z USK-2 oraz posiada zawartą umowę z NFZ - pacjent nie ponosi żadnych kosztów.
Jeśli skierowanie zostało wystawione z gabinetu prywatnego – pacjent przed wykonaniem badania musi opłacić w kasie szpitala koszt badania zgodnie z aktualnym Cennikiem .
KINETYCZNE POLE WIDZENIA
Badanie nie wymaga wcześniejszego przygotowania się pacjenta do badania. Badanie jest krótkie, nieinwazyjnie, niebolesne. Pacjent jest proszony o patrzenie w wyznaczony punkt.
Zgłoszenie się na badanie
Pacjent zgłasza się na badanie ze skierowaniem na wykonanie badania, wystawionym przez lekarza okulistę. Termin badania nie wymaga wcześniejszej rejestracji. Należy zgłosić się osobiście w gabinecie 304 (III piętro).
Odpłatność
Jeśli skierowanie wystawiono z gabinetu, który ma podpisaną umowę z USK-2 oraz posiada zawartą umowę z NFZ - pacjent nie ponosi żadnych kosztów.
Jeśli skierowanie zostało wystawione z gabinetu prywatnego – pacjent przed wykonaniem badania musi opłacić w kasie szpitala koszt badania zgodnie z aktualnym Cennikiem .
ANGIOGRAFIA FLUORESCEINOWA
Badanie nie wymaga wcześniejszego przygotowania się pacjenta do badania. Przed badaniem do oczu podawane są krople rozszerzające źrenice i zakładane jest wkłucie dożylne tzw. wenflon. Bezpośrednio przed zabiegiem do żyły wstrzykiwany jest pomarańczowy barwnik (fluoresceina). Pacjent jest proszony o patrzenie w wyznaczony punkt i wykonywana jest seria zdjęć dna oka.
Zgłoszenie się na badanie
Pacjent zgłasza się na badanie do Pracowni Laserowej, ze skierowaniem na wykonanie badania, wystawionym przez lekarza okulistę, na którym określony jest dokładnie rodzaj zabiegu lub badania, które należy wykonać.
Termin wizyty można ustalić osobiście w godzinach pracy pracowni (7.30–14.30, rejestracja odbywa się pomiędzy wykonywanymi w pracowni zabiegami) lub telefonicznie pod nr. tel. 91 466 12 82. Rejestracja telefoniczna zalecana jest w godzinach 7.30 – 8.00 i 13.30-14.30.
Pacjenci kierowani na badanie angiograficzne, którzy mają rozpoznaną niewydolność nerek, powinni posiadać opinię od lekarza nefrologa dot. możliwości podania kontrastu (fluoresceiny).
Odpłatność
Jeśli skierowanie wystawiono z gabinetu, który ma podpisaną umowę z USK-2 oraz posiada zawartą umowę z NFZ - pacjent nie ponosi żadnych kosztów.
Jeśli skierowanie zostało wystawione z gabinetu prywatnego – pacjent przed wykonaniem badania musi opłacić w kasie szpitala koszt badania zgodnie z aktualnym Cennikiem .
ANGIOGRAFIA INDOCYJANINOWA
Badanie nie wymaga wcześniejszego przygotowania się pacjenta do badania. Przed badaniem do oczu podawane są krople rozszerzające źrenice i zakładane jest wkłucie dożylne tzw. wenflon. Bezpośrednio przed zabiegiem do żyły wstrzykiwany jest zielony barwnik (indocyjanina). Pacjent jest proszony o patrzenie w wyznaczony punkt i wykonywana jest seria zdjęć dna oka.
Zgłoszenie się na badanie
Pacjent zgłasza się na badanie do Pracowni Laserowej, ze skierowaniem na wykonanie badania, wystawionym przez lekarza okulistę, na którym określony jest dokładnie rodzaj zabiegu lub badania, które należy wykonać.
Termin wizyty można ustalić osobiście godzinach pracy pracowni (7.30–14.30, rejestracja odbywa się pomiędzy wykonywanymi w pracowni zabiegami) lub telefonicznie pod nr. tel. 91 466 12 82. Rejestracja telefoniczna zalecana jest w godzinach 7.30 – 8.00 i 13.30-14.30.
Odpłatność
Jeśli skierowanie wystawiono z gabinetu, który ma podpisaną umowę z USK-2 oraz posiada zawartą umowę z NFZ - pacjent nie ponosi żadnych kosztów.
Jeśli skierowanie zostało wystawione z gabinetu prywatnego – pacjent przed wykonaniem badania musi opłacić w kasie szpitala koszt badania zgodnie z aktualnym Cennikiem .
ANGIOGRAFIA ULTRASZEROKOKĄTNA OPTOS
Badanie nie wymaga wcześniejszego przygotowania się pacjenta do badania. Przed badaniem do oczu podawane są krople rozszerzające źrenice i zakładane jest wkłucie dożylne tzw. wenflon. Bezpośrednio przed zabiegiem do żyły wstrzykiwany jest pomarańczowy barwnik (fluoresceina). Pacjent jest proszony o patrzenie w wyznaczony punkt i wykonywana jest seria zdjęć dna oka o bardzo szerokim zakresie.
Zgłoszenie się na badanie
Pacjent zgłasza się na badanie do Pracowni Laserowej, ze skierowaniem na wykonanie badania, wystawionym przez lekarza okulistę, na którym określony jest dokładnie rodzaj zabiegu lub badania, które należy wykonać.
Termin wizyty można ustalić osobiście w godzinach pracy pracowni (7.30–14.30, rejestracja odbywa się pomiędzy wykonywanymi w pracowni zabiegami) lub telefonicznie pod nr. tel. 91 466 12 82. Rejestracja telefoniczna zalecana jest w godzinach 7.30–8.00 i 13.30-14.30.
Pacjenci kierowani na badanie angiograficzne, którzy mają rozpoznaną niewydolność nerek powinni posiadać opinię od lekarza nefrologa dot. możliwości podania kontrastu (fluoresceiny).
Odpłatność
Jeśli skierowanie wystawiono z gabinetu, który ma podpisaną umowę z USK-2 oraz posiada zawartą umowę z NFZ - pacjent nie ponosi żadnych kosztów.
Jeśli skierowanie zostało wystawione z gabinetu prywatnego – pacjent przed wykonaniem badania musi opłacić w kasie szpitala koszt badania zgodnie z aktualnym Cennikiem .
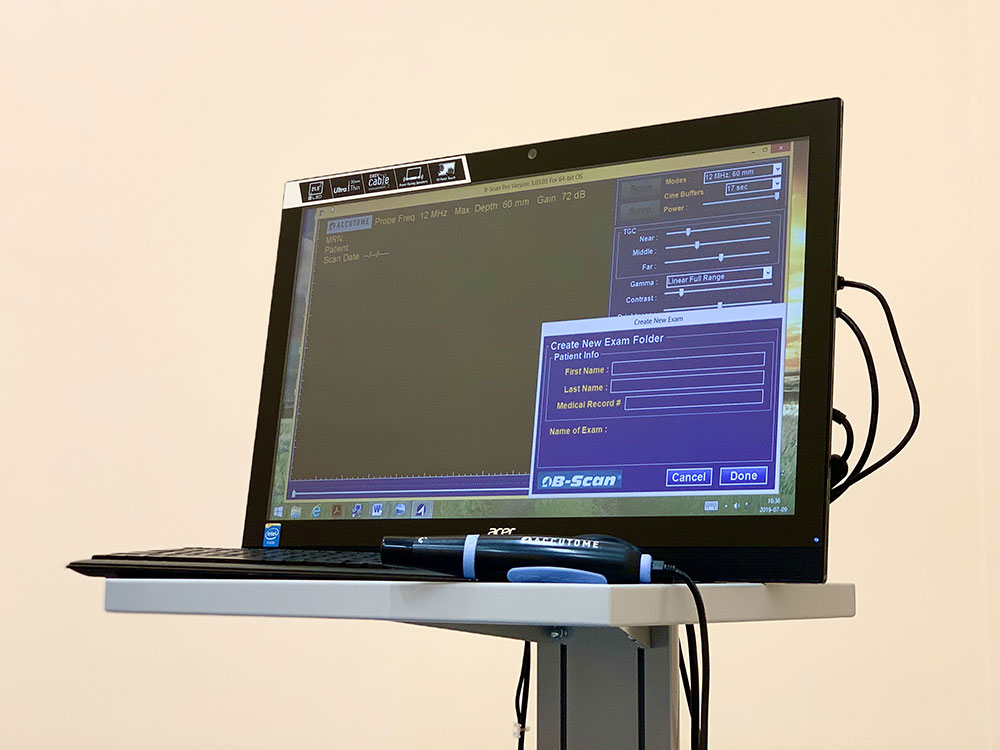
BADANIE ULTRASONOGRAFII (USG) GAŁKI OCZNEJ
Badanie nie wymaga wcześniejszego przygotowania się pacjenta do badania. Badanie jest krótkie, nieinwazyjnie, niebolesne, zwykle wykonywane w pozycji leżącej. Na zamkniętą powiekę nakładany jest żel, a następnie przykładana jest końcówka sondy aparatu USG. W czasie badania mogą być wyczuwalne i słyszalne niewielkie wibracje końcówki.
Zgłoszenie się na badanie
Pacjent zgłasza się na badanie ze skierowaniem na wykonanie badania, wystawionym przez lekarza okulistę. Termin badania należy ustalić osobiście w gabinecie 309 (III piętro) lub telefonicznie pod nr. tel. 91 466 13 04.
Odpłatność
Jeśli skierowanie wystawiono z gabinetu, który ma podpisaną umowę z USK-2 oraz posiada zawartą umowę z NFZ - pacjent nie ponosi żadnych kosztów.
Jeśli skierowanie zostało wystawione z gabinetu prywatnego – pacjent przed wykonaniem badania musi opłacić w kasie szpitala koszt badania zgodnie z aktualnym Cennikiem .
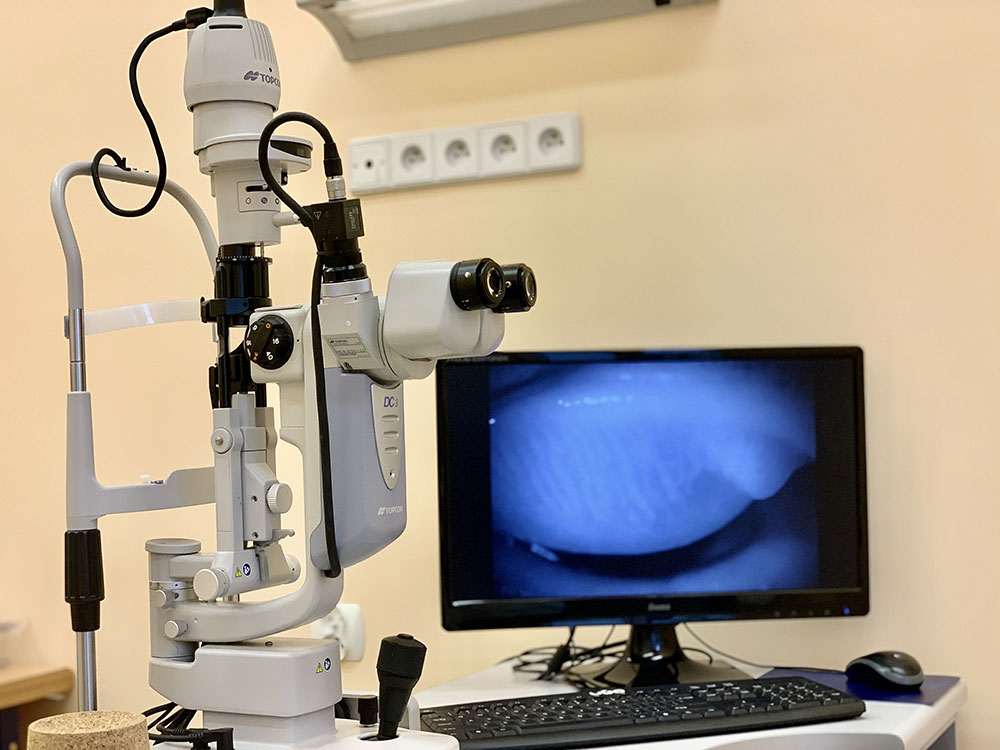
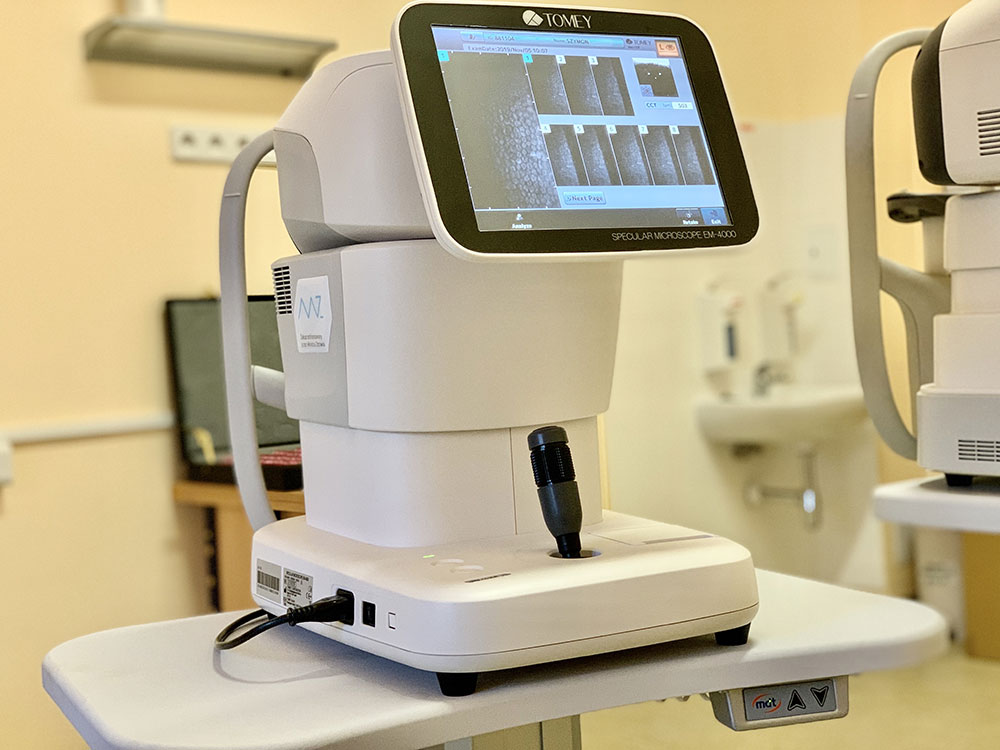
BADANIE MIKROSKOPII KONFOKALNEJ
Badanie nie wymaga wcześniejszego przygotowania się pacjenta. Wskazania do badania to m.in.: diagnostyka chorób zapalnych rogówki, diagnostyka dystrofii rogówki, określenie przyczyn nawrotowych erozji, określenie głębokości i rozległości zmian morfologicznych rogówki przed kwalifikacją do przeszczepienia. Czas trwania badania zależy od współpracy pacjenta podczas badania, zwykle nie przekracza 10 minut.
Badanie wymaga podania do oka kropli znieczulających oraz założenia rozwórki. Jest to badanie kontaktowe. Rogówka przez cały czas badania pozostaje w styku z jałową osłonką końcówki lasera pokrytą żelem. Pacjent proszony jest o patrzenie w wyznaczony punkt.
Zgłoszenie się na badanie
Pacjent zgłasza się do Poradni Leczenia Chorób Rogówki, ze skierowaniem wystawionym przez lekarza okulistę z zaznaczeniem celu wizyty. Ostre stany zapalne, niepoddające się standardowemu leczeniu, powinny być opatrzone dopiskiem “PILNE!” na skierowaniu. Termin badania należy ustalić telefonicznie pod nr. tel. 91 466 12 98 lub osobiście w rejestracji na I piętrze.
Odpłatność
Jeśli skierowanie wystawiono z gabinetu, który ma podpisaną umowę z USK-2 - pacjent nie ponosi żadnych kosztów. Jeśli skierowanie zostało wystawione z gabinetu prywatnego lub z gabinetu, który nie posiada podpisanej umowy z USK-2 – pacjent przed wykonaniem badania musi opłacić w kasie szpitala koszt badania zgodnie z aktualnym Cennikiem.
Program lekowy AMD
„Leczenie neowaskularnej (wysiękowej) postaci zwyrodnienia plamki związanego z wiekiem (AMD)” to pierwszy program lekowy w okulistyce. Jest on dedykowany konkretnej grupie pacjentów z aktywną wysiękową postacią zwyrodnienia plamki związanego z wiekiem, którzy mogą być leczeni iniekcjami doszklistkowymi leków antyangiogennych (anty-VEGF): afliberceptem (Eylea®) lub ranibizumabem (Lucentis®).
Podstawą prawną funkcjonowania programu lekowego jest obwieszczenie Ministra Zdrowia z dnia 1 maja 2015 r., a opis programu znajduje się w załączniku B.70 do tego obwieszczenia (uaktualniona wersja z 1 maja 2016 roku).
Jacy pacjenci mogą być zakwalifikowani i leczeni w ramach Programu Lekowego AMD?
Do Programu Lekowego AMD mogą być zakwalifikowani pacjenci, spełniający następujące kryteria związane z zaawansowaniem choroby:
- obecność aktywnej (pierwotnej lub wtórnej), klasycznej, ukrytej lub mieszanej neowaskularyzacji podsiatkówkowej (CNV), zajmującej ponad 50% zmiany w przebiegu AMD potwierdzonej w OCT (optycznej koherentnej tomografii) i angiografii fluoresceinowej lub badaniu angio-OCT
- wiek powyżej 45. roku życia
- wielkość zmiany mniejsza niż 12 DA (12 powierzchni tarczy nerwu wzrokowego)
- najlepsza skorygowana ostrość wzroku (BCVA) w leczonym oku 0,2-0,8, określona według tablicy Snellena (lub odpowiednio ekwiwalent ETDRS)
- zgoda pacjenta na wykonanie iniekcji doszklistkowych
- brak dominującego zaniku geograficznego
- brak dominującego wylewu krwi
- przed rozpoczęciem leczenia brak istotnego, trwałego uszkodzenia struktury dołka (istotne uszkodzenie struktury jest zdefiniowane jako obecne zwłóknienie lub atrofia w dołku albo istotna przewlekła tarczowata blizna).
Kryteria kwalifikacji muszą być spełnione łącznie.
Jak kierować pacjentów do Programu Lekowego AMD?
Pacjent powinien zgłosić się ze skierowaniem od lekarza okulisty do Poradni Okulistycznej. Jako cel skierowania należy wpisać „Kwalifikacja do Programu Lekowego AMD”. Należy zwrócić uwagę na kryteria włączenia do programu lekowego, z których w momencie zgłoszenia się do Pracowni AMD powinno być spełnione co najmniej kryterium wieku, ostrości wzroku oraz brak istotnego bliznowacenia w obrębie dołka. Pozostałe badania niezbędne do włączenia Pacjenta do programu są wykonywane w Poradni Okulistycznej w ramach wizyty kwalifikacyjnej.
Pacjenci niespełniający kryterium ostrości wzroku mogą być kierowani na iniekcje doszklistkowe bewacizumabu (Avastin) poza programem lekowym, w ramach Poradni Okulistycznej.
Do programu kwalifikowani są również pacjenci, którzy przed wprowadzeniem programu rozpoczęli już leczenie wysiękowej postaci AMD iniekcjami doszklistkowymi w ośrodkach prywatnych, pod warunkiem, że w chwili rozpoczęcia terapii spełniają kryteria włączenia do programu. Jeżeli wykazano w tym czasie skuteczność leczenia, wtedy terapia powinna być kontynuowana zgodnie z zapisami programu.
Jak przebiega kwalifikacja pacjenta?
W momencie kwalifikacji pacjenta do programu lekowego wykonywane są następujące
badania:
- badanie okulistyczne z oceną ostrości wzroku na tablicach Snellena lub ETDRS
- OCT (optyczna koherentna tomografia)
- fotografia dna oka
- angiografia fluoresceinowa lub angio-OCT (w przypadkach trudnych z diagnostycznego punktu widzenia – angiografia indocyjaninowa) – w przypadku uczulenia na barwnik stosowany w angiografii lub w razie wystąpienia innych jednoznacznych przeciwwskazań do wykonania tego badania, można od niego odstąpić.
Wyniki badań są następnie wysyłane do Zespołu Koordynacyjnego do Spraw Leczenia Neowaskularnej (Wysiękowej) Postaci Zwyrodnienia Plamki Związanego z Wiekiem, który jest powoływany przez Prezesa Narodowego Funduszu Zdrowia i dopiero po otrzymaniu zgody Zespołu, pacjent może być leczony w ramach Programu Lekowego AMD.
Jak odbywa sie podanie iniekcji?
O pozytywnej decyzji Zespołu Koordynacyjnego, czyli zakwalifikowaniu się do Programu Lekowego AMD, pacjent informowany jest telefonicznie. Jednocześnie wyznaczany jest termin pierwszego podania iniekcji do oka.
Lekarz prowadzący ma możliwość wyboru jednego z dwóch leków zarejestrowanych do stosowania w programie lekowym, przy czym schemat podawania musi być zgodny z opisem programu lekowego. Są to Eyelea (aflibercept) i Lucentis (ranibizumab). Schemat podawania leków pacjentom, którzy kontynuują leczenie rozpoczęte wcześniej jest dostosowany do etapu leczenia, na jakim znajduje się pacjent. W razie braku efektu stosowania jednego leku, możliwa jest zamiana na drugi, ale może się to odbyć jedynie za zgodą Zespołu Koordynacyjnego.
Na wizytę w Klinice należy każdorazowo zarezerwować kilka godzin. Związane jest to z koniecznością wykonania badania OCT oraz angio-OCT, badania ostrości wzroku oraz ciśnienia śródgałkowego, a także koniecznością dokładnego zbadania przedniego odcinka i dna oka przez lekarza prowadzącego w danym dniu poradnię, celem określenia czy nie zaistniały przeciwwskazania do podania iniekcji. Po podaniu iniekcji (na sali zabiegowej) pacjent jest obserwowany około 30 minut i po kontrolnym pomiarze ciśnienia śródgałkowego może opuścić Klinikę.
Monitorowanie pacjentów leczonych w ramach programu lekowego opiera się na wizytach kontrolnych, które odbywają się w miesięcznych lub dwumiesięcznych odstępach w zależności od etapu leczenia.
Kiedy pacjent nie może kontynuować leczenia w ramach Programu Lekowego AMD?
Kryteria wyłączenia są następujące:
- nadwrażliwość na ranibizumab / aflibercept lub na którąkolwiek substancję pomocniczą
- czynne zakażenie oka lub jego okolic
- czynne ciężkie zapalenie wnętrza gałki
- okres ciąży lub karmienia piersią
- wystąpienie działań niepożądanych związanych z lekiem, uniemożliwiających jego dalsze stosowanie
- przedarciowe odwarstwienie siatkówki lub otwór w plamce 3. lub 4. stopnia
- brak współpracy pacjenta z lekarzem prowadzącym (niezgłaszanie się z powodów nieuzasadnionych na określone przez program minimum dwie kolejne kontrole)
- progresja choroby definiowana jako:
- pogorszenie najlepszej skorygowanej ostrości wzroku (BCVA) do wartości więcej niż 0,2 określonej według tablicy Snellena (lub odpowiednio ekwiwalent ETDRS), utrzymujące się dłużej niż 2 miesiące
- obecność trwałego uszkodzenia struktury dołka, która uniemożliwia uzyskanie u pacjenta stabilizacji lub poprawy czynnościowej (istotne uszkodzenie struktury jest zdefiniowane jako obecne zwłóknienie lub atrofia w dołku albo istotna przewlekła tarczowata blizna).
Iniekcje doszklistkowe
W Klinice możliwe jest wykonanie iniekcji doszklistkowych następującymi preparatami:
- Avastin (bewacizumab)
- Lucentis (ranibizumab)
- Eyelea (aflibercept).
Leki te podawane są zgodnie z obowiązującymi procedurami, w oparciu o wytyczne Polskiego Towarzystwa Okulistycznego oraz światowe piśmiennictwo.
Lucentis (ranibizumab) i Eyelea (aflibercept)
Preparaty Lucentis oraz Eyelea są preparatami anty-VEGF, podawanymi jedynie w ramach Programu Lekowego AMD.
Avastin (bewacizumab)
Avastin, podobnie jak Lucentis czy Eyelea, jest lekiem anty-VEGF, ale jest podawany w chorobach oczu off-label, czyli poza wskazaniami. Oznacza to, że został zarejestrowany w leczeniu innych chorób (m.in. schorzeń onkologicznych), ale nie przeprowadzono jego rejestracji w leczeniu chorób oczu. W badaniach naukowych wykazano jego kliniczną skuteczność i nie stwierdzono istotnych statystycznie różnic, dotyczących bezpieczeństwa i skuteczności jego stosowania w porównaniu do podobnych preparatów zarejestrowanych do podań doszklistkowych (Lucentis, Eyelea).
Jest on stosowany w następujących wskazaniach:
- obrzęk plamki w przebiegu retinopatii cukrzycowej
- postać wysiękowa zwyrodnienia plamki związanego z wiekiem (pacjenci niespełniający kryteriów kwalifikacji do Programu Lekowego AMD)
- obrzęk plamki w przebiegu zakrzepu żyły środkowej siatkówki lub jej gałązki.
Zasady kierowania pacjentów na iniekcję doszklistkową preparatu Avastin
Pacjent zgłasza się ze skierowaniem od lekarza specjalisty do Izby Przyjęć klinik okulistycznych USK-2 (do I Kliniki Okulistyki). Na skierowaniu powinno być wskazane oko, którego ma dotyczyć leczenie, a także liczba iniekcji, które powinny być wykonane.
UWAGA: Jeżeli lekarz kierujący na iniekcję nie zaznaczy inaczej – pacjent pierwszorazowy z definicji otrzyma trzy iniekcje, a pacjent w ramach kontynuacji terapii tylko jedną iniekcję doszklistkową.
Podczas wizyty w Izbie Przyjęć lekarz dyżurny wyznacza termin iniekcji, wydaje pacjentowi do zapoznania się formularz świadomej zgody, a także zaleca przybliżony termin kontroli.
Pacjenci kierowani przez lekarza specjalistę (z poradni lub gabinetu spoza USK-2) na angiografię fluoresceinową (AF), u których po badaniu pojawiają się zalecenia PILNEJ terapii anty-VEGF, zostają o tym powiadomieni telefonicznie i zgłaszają się po jedną dodatkową kopię wyniku osobiście, z zaleceniem PILNEGO zgłoszenia się do okulisty kierującego na AF, celem decyzji co do ustalenia miejsca leczenia. Jeżeli pacjent zdecyduje się na iniekcje w I Klinice Okulistyki, możliwe jest wyznaczenie terminu oraz wydanie formularza świadomej zgody w momencie odbioru wyniku AF i dostarczenie skierowania w dniu iniekcji. Skierowanie na iniekcje wydaje wówczas lekarz okulista z poradni lub gabinetu spoza USK-2, kierujący na AF.
Pacjent powinien posiadać formularz zgody w dniu zgłoszenia się na iniekcję. Wówczas będzie miał też możliwość zadania pytań lekarzowi przeprowadzającemu iniekcje.
Przed każdą iniekcją lekarz wykonujący iniekcje jest zobowiązany ocenić stan okulistyczny (dno oka, OCT) i upewnić się czy są wskazania do leczenia. Po iniekcji pacjent dostaje wyczerpującą informację co do dalszego postępowania.
Dalsza kontrola i prowadzenie pacjenta kontynuowane jest w poradni, która skierowała pacjenta na iniekcję.
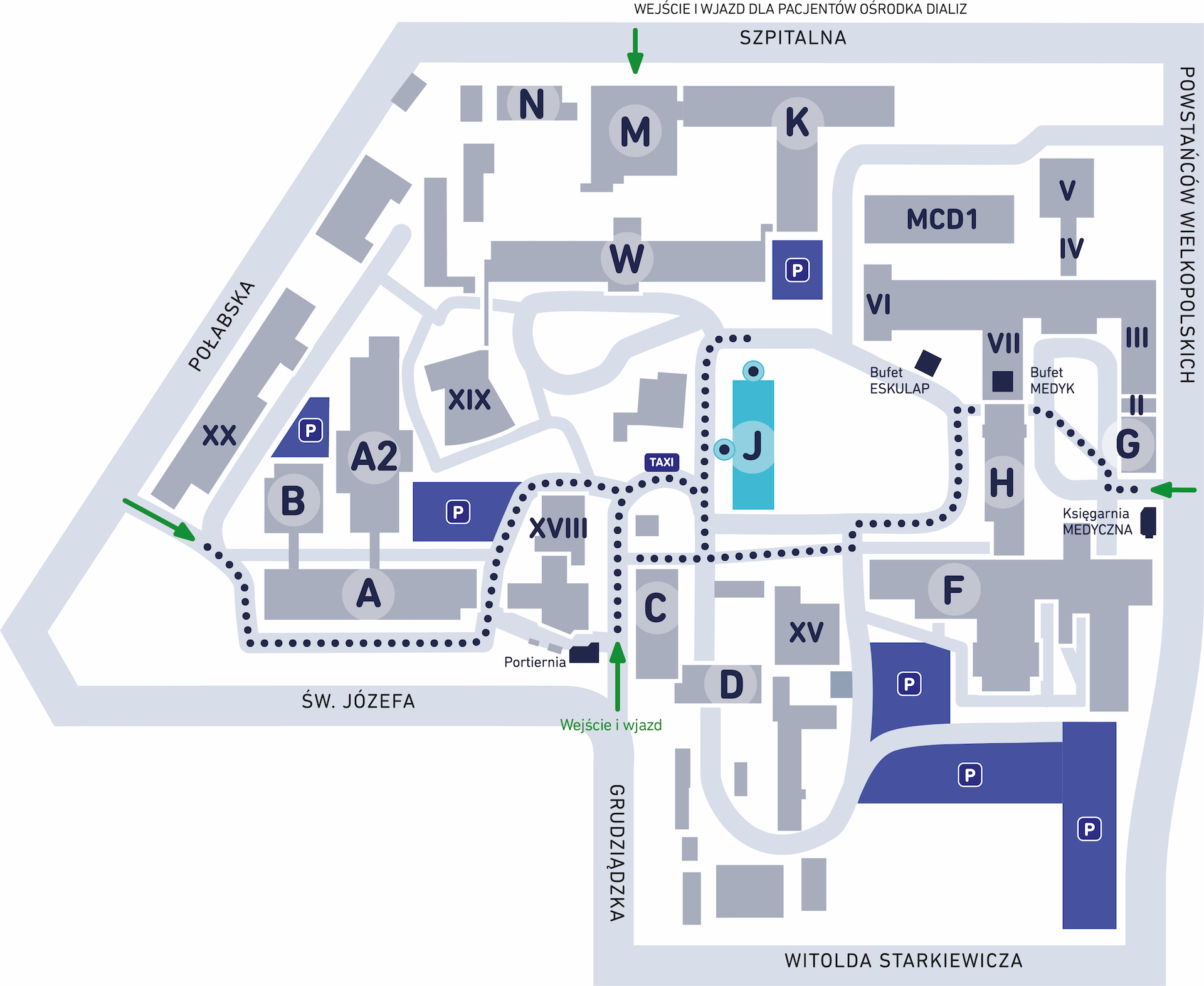
Wskazówki dla Pacjenta
Do I Kliniki Okulistyki USK-2 oprócz przyjęć nagłych przyjmowani są również Pacjenci na leczenie planowe. W takim przypadku należy zgłosić się ze skierowaniem od lekarza do odpowiedniej poradni okulistycznej, celem zakwalifikowania Pacjenta do zabiegu. Następnie lekarz okulista ustali termin badania i zabiegu operacyjnego.
Przed planowym zabiegiem
Ze względu na długie kolejki oczekujących do poradni okulistycznych zalecamy wcześniejsze (jeszcze przed operacją) ustalenie u prowadzącego lekarza okulisty terminu wizyty kontrolnej po zabiegu operacyjnym. Poradnia okulistyczna gwarantuje wizytę kontrolną w pierwszej dobie po zabiegu.
Przygotowanie się do hospitalizacji
- standardowo nie ma potrzeby odstawiania leków przeciwzakrzepowych. W uzasadnionych przypadkach, np. takich jak nieodległy w czasie zawał serca, stentowanie naczyń wieńcowych i po innych zabiegach kardiologicznych, o odstawieniu leków (takich jak Acard, Varfin, Sintrom, Acenokumarol, Brilique) decyduje lekarz kwalifikujący do zabiegu. Często wymagana jest jednak konsultacja prowadzącego lekarza specjalisty tj. kardiologa lub chirurga.
- Pacjenci z jaskrą powinni stosować leki według stałego schematu, chyba że na wizycie kwalifikacyjnej lekarz okulista postanowi inaczej
- nie należy bez konsultacji z lekarzem odstawiać jakichkolwiek leków przyjmowanych na stałe - stwarza to zagrożenie dla zdrowia i życia.
- prosimy o zgłoszenie się na operację bez makijażu i pomalowanych paznokci.
UWAGA! - Jeżeli w ciągu 1 tygodnia poprzedzającego zabieg wystąpi opryszczka, katar, gorączka lub inna infekcja, operacja nie odbędzie się. W przypadku powyższych objawów prosimy o kontakt z Kliniką - tel. 91 466 12 96, celem ustalenia nowego terminu operacji.
Przyjęcie do szpitala
We wskaznym dniu przyjęcia Pacjent powienien stawić się do szpitala na izbę przyjęć klinik okulistycznych (bud. J), w godzinach wskazanych przez personel (zwyczajowo o godz. 8.00).
Odzież wierzchnią można zostawić za pokwitowaniem w szatni dla pacjentów (bud. J, przyziemie, przy izbie przyjęć). Rzeczy wartościowe, biżuterię, karty kredytowe i większe sumy pieniędzy radzimy zostawić w domu - szpital nie ponosi odpowiedzialności za ich ewentualne zaginięcie. Jest możliwość oddania rzeczy wartościowych do depozytu zgodnie procedurą Prowadzenie depozytu w Uniwersteckim Szpitalu Klinicznym Nr 2 PUM w Szczecinie.
Należy zabrać ze sobą:
- dokument potwierdzający tożsamość: dowód osobisty lub paszport
- dodatkowo: obcokrajowcy, obywatele krajów Unii Europejskiej – kartę EKUZ (Europejska Karta Ubezpieczenia Zdrowotnego), obcokrajowcy, obywatele spoza krajów UE - kartę pobytu
- dotychczasową dokumentację medyczną: tj. wypisy ze szpitala, wyniki badań, badania obrazowe w formie cyfrowej
- w miarę możliwości: aktualne zaświadczenie od lekarza POZ o stanie zdrowia i ewentualne zaświadczenia o braku przeciwwskazań do znieczulenia ogólnego
- jeżeli pacjent choruje na cukrzycę: aktualny wynik hemoglobiny glikozylowanej (maksymalnie sprzed 2 miesięcy)
- w przypadku chorych przyjmujących na stałe leki przeciwzakrzepowe starszej generacji: aktualny wynik INR (to jeden z parametrów ocenianych podczas badania układu krzepnięcia krwi), maksymalnie sprzed tygodnia
- w przypadku innych chorób przewlekłych np. choroby tarczycy, niewydolności nerek, czy niewydolności serca: wyniki badań hormonów tarczycy, kreatyniny i GFR oraz aktualne USG serca
- zaświadczenie o szczepieniach przeciw WZW B (wirusowe zapalne wątroby). W przypadku jego braku, pacjent poddający się zabiegowi, podpisuje zgodę z informacją o potencjalnym ryzyku zakażenia żółtaczką typu B
- listę aktualnie przyjmowanych leków (ich nazwy i dawkowanie) – warto przygotować ją wcześniej w domu
- przybory toaletowe (m.in. szczoteczkę i pastę do zębów, mydło, ręcznik, przybory do golenia), klapki, wygodny dres, piżamę, ewentualnie szlafrok)
- pacjenci do hospitalizacji jednodniowej: wzięcie ze sobą piżamy nie jest konieczne - pacjent otrzymuje jednorazowe ubranie szpitalne, które zakłada na bieliznę; zalecane jest jednak wzięcie obuwia zmiennego
- przygotowane dane osoby upoważnionej do otrzymywania informacji o stanie zdrowia pacjenta – jej imię, nazwisko, adres, PESEL oraz aktualny numer telefonu kontaktowego.
W przeddzień operacji:
- należy przeprowadzić kąpiel całego ciała wraz z myciem włosów
- nie wolno spożywać alkoholu.
W dniu operacji:
- należy zjeść w domu lekkie śniadanie oraz przyjąć stosowane na stałe leki internistyczne według ustalonego schematu oraz zabrać stosowane leki ze sobą do Kliniki
- przyjąć leki przeciwcukrzycowe (tabletki, insulina).
Po przyjęciu do Kliniki, w zależności od typu planowanego zabiegu, odbędą się dalsze badania i konsultacje lekarskie. W przypadku znieczulenia ogólnego odbędzie się konsultacja z lekarzem anestezjologiem.
W Klinice jest możliwość odwiedzin Pacjentów bez ograniczeń - przez cały dzień (zgodnie z Regulaminem Kliniki).
Wypisy są wydawane Pacjentom po godz. 13.00. Ze względu na charakter pracy Kliniki godziny wydawania wypisów mogą się zmienić.
Zalecane jest opuszczenie oddziału w asyście osoby dorosłej. Nie jest wskazane kierowanie samochodem w dniu operacji.
Sprzęt i aparatura diagnostyczna
DIAGNOSTYKA ROGÓWKI i PRZEDNIEGO ODCINKA OKA
Biometr optyczny IOL Master 500 (Zeiss)
Nowoczesny optyczny biometr do dokładnej oceny mocy soczewek wewnątrzgałkowych w chirurgii zaćmy.
Tomograf do optycznej koherentnej tomografii (OCT) przedniego odcinka CASIA2 (Tomey)
Aparat OCT najnowszej technologii Swept Source. Umożliwia precyzyjne obrazowanie rogówki oraz wykonuje mapy pachymetryczne, keratometryczne i inne dostarczające potrzebnych analiz: w stanach zapalnych, po urazie oka, w kwalifikacji pacjentów do zabiegów przeszczepu rogówki oraz przy monitorowaniu po zabiegach. U chorych z jaskrą wykorzystywana jest analiza kąta przesączania i poduszki filtracyjnej po trabekulektomii. W szczególnych przypadkach może być rozstrzygającym narzędziem do kalkulacji soczewek wewnątrzgałkowych.
Mikroskop konfokalny HRT3-RCM (Heidelberg Engineering)
Laser diodowy z towarzyszącym mu systemem optycznym, umożliwiający skanowanie całej grubości rogówki. Badanie o wysokiej rozdzielczości i kontraście, pozwalające w wielu przypadkach na natychmiastowe postawienie rozpoznania. Stosowany zarówno w diagnostyce chorób nieinfekcyjnych (m.in. dystrofii rogówki, oceny głębokości i rozległości blizn rogówki, oceny dekompensacji stożka rogówki, oceny nasilenia zespołu suchego oka), jak i infekcyjnych, gdzie w wielu przypadkach pozwala na postawienie rozpoznania przed otrzymaniem wyniku badania mikrobiologicznego.
Aparat do meibografii BG-4M bezkontaktowy system meibografii (Topcon)
Umożliwia obrazowanie, a następnie analizę gruczołów tarczkowych Meiboma po wykonaniu zdjęć w podczerwieni. Dostarcza informacji o morfologii gruczołów. Nieocenione narzędzie diagnostyczne w przypadku obecności stanów zapalnych powierzchni oka, obejmujących powieki, spojówki, twardówkę i nadtwardówkę oraz rogówkę, tj. w zespole suchego oka, zapaleniach brzegów powiek, nawrotowych erozjach rogówki, zapaleniach rogówki na tle nieinfekcyjnym. Badanie krótkie, nieinwazyjne i bezkontaktowe.
Mikroskop spekularny EM-4000 (Tomey)
Aparat służy do analizy komórek śródbłonka, w tym pomiaru ich gęstości. Obraz pozyskiwany jest przy użyciu światła ledowego i kamery CCD. Dodatkową funkcją jest pomiar pachymetrii.
DIAGNOSTYKA SIATKÓWKI
Tomograf do optycznej koherentnej tomografii (OCT) DRI OCT Triton (Topcon)
Aparat OCT technologii Swept Source. Służy do obrazowania i analizy siatkówki ze szczególnym uwzględnieniem rejonu plamki, a także nerwu wzrokowego. Nowoczesna technologia pozwala na bardziej szczegółowe uwidocznienie ciała szklistego, złącza szklistkowo-siatkówkowego i naczyniówki.
Tomograf do optycznej koherentnej tomografii (OCT) Heidelberg Spectralis OCT z obrazowaniem EDI-OCT (Heidelberg Engineering)
Aparat OCT domeny spektralnej o wysokiej rozdzielczości ze wzmocnionym obrazowaniem głębi. Wyposażony w system śledzenia ułożenia oka w momencie pomiaru, zaawansowany algorytm redukcji szumów, anatomiczny system pozycjonowania, co przekłada się na wysoką jakość i powtarzalność uzyskanych analiz. Ponadto urządzenie służy do wykonywania zdjęć dna oka w podczerwieni, zdjęć bezczerwiennych, autofluorescencji, angiografii fluoresceinowej i indocyjaninowej, jak również zdjęć w multikolorze.
Aparat wykorzystujący technologię optomap (Optos, California)
Nowoczesny aparat do wykonywania ultraszerokokątnych zdjęć siatkówki, umożliwiający badanie angiografii fluoresceinowej i autofluorescencji, a także kolorowych zdjęć obejmujących dalekie obwody siatkówki.
Klinika dysponuje podobnym przełomowym urządzeniem, umożliwiającym ocenę obwodowych obszarów siatkówki. Skaningowy oftalmoskop laserowy OPTOS California umożliwia uzyskanie cyfrowego obrazu siatkówki w najnowszej technologii ultraszerokokątnej, pozwalającej na otrzymanie obrazu dna oka obejmującego 200 stopni kątowych lub 82-97% powierzchni całej siatkówki na pojedynczym ujęciu. Pozwala to na ocenę obwodowych obszarów siatkówki, których dokładna diagnostyka nie była do tej pory możliwa. Aparat wykorzystuje lasery o 3 długościach fali: niebieskiej (488 nm), zielonej (532 nm) i czewonej (635 nm), które łącznie pozwalają na uzyskanie panoramicznych zdjęć siatkówki w zakresie kolorowych zdjęć dna oka, zdjęć bezczerwiennych, autofluorescencji oraz angiografii fluoresceinowej.
Ultrasonograf gałki ocznej prezentacji A i B (Accutome)
Ultrasonografia gałki ocznej prezentacji A i B to nieinwazyjne badanie z wykorzystaniem ultradźwięków w prezentacji A do pomiaru długości osiowej gałki ocznej, a także amplitudy odbicia wewnętrznego fal od struktur gałki ocznej. USG prezentacji B pozwala na zobrazowanie ciała szklistego i tylnego bieguna gałki ocznej, a także ocenę lokalizacji i pomiar wielkości zmian wewnątrzgałkowych nawet w przypadku nieprzezierności ośrodków optycznych.
Analizator naczyń siatkówki oka - Retinal Vessel Analyser, RVA (IMEDOS, Jena, Niemcy)
Aparat do bezkontaktowego i nieinwazyjnego badania, polegającego na wykonaniu zdjęć dna oka w stanie spoczynku i po stymulacji siatkówki bodźcem świetlnym. Umożliwia wczesne wykrywanie czynnościowych zmian w naczyniach krwionośnych, a tym samym rozpoznanie pacjentów z grupy podwyższonego ryzyka w takich chorobach jak nadciśnienie tętnicze i retinopatia cukrzycowa.
Angiograf OCT (Heidelberg Engineering)
Służy do bezinwazyjnej angiografii, która nie wymaga dożylnego podania barwnika. Umożliwia dokładną ocenę naczyń siatkówki i naczyniówki. Jest cennym narzędziem w diagnostyce wysiękowej postaci zwyrodnienia plamki żółtej związanego z wiekiem (AMD), guzów wewnątrzgałkowych i innych procesów przebiegających z nowotwórstwem naczyniowym.
Funduskamera TRC-NW400 (Topcon)
Aparat służący do wykonywania wysokiej jakości zdjęć dna oka, badania autofluorescencji i angiografii fluoresceinowej bez konieczności rozszerzania źrenicy.
DIAGNOSTYKA JASKRY
Heidelberg Spectralis OCT moduł Glaucoma Premium
Obecnie najnowocześniejsza platforma do oceny nerwu wzrokowego u pacjentów z neuropatią, w tym z podejrzeniem oraz już zdiagnozowaną jaskrą. Urządzenie jest wyposażone w system anatomicznego pozycjonowania z analizą ruchów gałek ocznych w czasie badania, pomiarami grubości włókien nerwowych i komórek zwojowych siatkówki, w tym z precyzyjnym obrazowaniem granicy błony Brucha.
Aparat do optycznej koherentnej tomografii (OCT) DRI OCT Triton (Topcon)
Aparat OCT technologii Swept Source umożliwia analizę obszaru tarczy nerwu wzrokowego z pomiarem grubości włókien nerwowych i komórek zwojowych siatkówki w rejonie plamki.
Aparat do perimetrii statycznej Humhreya (Zeiss)
Nowoczesny aparat do badania centralnego i obwodowego pola widzenia oraz do uwidocznienia mroczków w polu widzenia. Wysoki stopień zautomatyzowania badania i śledzenia ruchów gałki ocznej (tzw. eye tracking) dostarcza precyzyjnych i porównywalnych pomiarów.
Narzędzia do pomiaru ciśnienia wewnątrzgałkowego - tonometr aplanacyjny Goldmana
Szeroki asortyment najnowszych metod pomiaru ciśnienia wewnątrzgałkowego pozwala na wybór metody dostosowanej do potrzeb pacjenta oraz do indywidualnych wskazań medycznych.
OKULISTYCZNY BLOK OPERACYJNY
Mikroskop operacyjny Zeiss Lumera 700 z wysokospecjalistycznym systemem Callisto Eye
Mikroskop z nowoczesnym systemem wizualizacji oka, który ułatwia m.in. wszczepianie soczewek torycznych w przypadku astygmatyzmu rogówkowego. Dzięki pełnej kompatybilności z biometrem optycznym IOL Master 500 możliwe jest uniknięcie błędów związanych z nieprawidłowym przeniesieniem danych biometrii soczewki do mikroskopu - mikroskop pobiera dane automatycznie z pamięci USB. Aparat porównuje zdjęcia przedniego odcinka oka z obrazem rzeczywistym, analizując przebieg naczyń spojówkowych, dzięki czemu nie ma konieczności nanoszenia osi soczewki torycznej przed zabiegiem. Umożliwia także archiwizację przebiegu wybranych zabiegów w bardzo wysokiej jakości, a możliwość połączenia z internetem sprawia, że filmy mogą być zarówno nagrywane na pamięć podręczną, jak i przechowywane na serwerze. Mikroskop wyposażony jest w ekran dotykowy zamiast klawiatury, co znacząco ułatwia przestrzeganie zasad aseptyki na bloku operacyjnym.
Mikrokeratom Moria i jednostka sterująca Evolution 3E
Aparatura wykorzystywana do preparatyki płatka rogówki w przypadku przeszczepiania warstwowego tylnego (błony Descemeta i fragmentu zrębu rogówki - DSAEK).
Jednostka sterująca Evolution3E jest w pełni kompatybilna ze wszystkimi mikrokeratomami firmy Moria stosowanymi w chirurgii refrakcyjnej i warstwowej rogówki. Wyposażona w dwie pompy o wysokiej wydajności, sztuczną komorę jednorazowego użytku oraz opcję bezpiecznego uwalniania próżni, pozwala na zminimalizowanie ryzyka uszkodzenia płatka rogówki przeznaczonego do przeszczepu podczas jego preparatyki. Liniowy zautomatyzowany mikrokeratom wyposażony jest w jednorazowe głowice o regulowanej głębokości cięcia, co umożliwia niezwykłą precyzję podczas wykonywania zabiegu.
Fakowitrektom Oertli OS4 (Szwajcaria)
Multifunkcyjna platforma do operacji zaćmy, jaskry i witrektomii. Jest wyposażona w innowacyjny system połączenia trzech pomp z możliwością ich wyboru przez operującego lekarza, co zapewnia wysoki poziom bezpieczeństwa operacji zaćmy dostosowany do aktualnych warunków panujących w gałce ocznej. Ponadto aparat umożliwia wykonywanie witrektomii przedniej oraz tylnej. Nowoczesny system oświetleniowy oraz specjalnie dopasowane mikronarzędzia umożliwiają wysokiej jakości uwidocznienie struktur wewnątrz gałki ocznej, wykonywanie wewnątrzgałkowej laserowej i termicznej koagulacji. Unikatowa dla tej platformy jest także możliwość wykonywana u pacjentów z jaskrą otwartego kąta zabiegu przeciwjaskrowego, tzw. głębokiej sklerotomii o wysokiej częstotliwości (HFDS). Operacja obniżająca ciśnienie wewnątrzgałkowe może być łączona z operacją zaćmy lub wykonywana oddzielnie.
Stellaris PC (Bausch and Lomb)
Aparat służący do operacji zaćmy metodą fakoemulsyfikacji, która jest obecnie uznawana na całym świecie za złoty standard w operacji soczewki. Intuicyjność oprogramowania, bezprzewodowy, wielofunkcyjny pedał nożny i informacje głosowe przekazywane przez urządzenie zapewniają możliwość operowania bez konieczności odrywania oczu przez lekarza operującego od mikroskopu operacyjnego. Ponadto stabilność przepływu płynów w przedniej komorze oka i funkcja witrektomii przedniej zwiększają bezpieczeństwo zabiegu.
Ponadto na okulistycznym bloku operacyjnym I Klinika Okulistyki wraz z II Kliniką Okulistyki korzystają z mikroskopu firmy Möller - Wedel.
PRACOWNIA LASEROWA
Laser konwencjonalny zielony – Visulas green comfort (Zeiss)
Najnowsza wersja lasera służącego do tradycyjnej fotokoagulacji siatkówki oraz zabiegów przeciwjaskrowych (ALT), pracująca na zielonej długości fali świetlnej 532 nm. Laser zapewnia duży zakres możliwego powiększenia obrazu (5x–32x) oraz regulacji mocy i czasu trwania impulsu w trybie ciągłym. Laser Visulas green comfort posiada również możliwość pracy w trybie multispot (opcja Zeiss VITE), co nie tylko przyspiesza wykonanie rozległych zabiegów laserowych, ale także wyraźnie zmniejsza odczuwane przez pacjenta dolegliwości bólowe. Ten typ lasera stosowany jest najczęściej w przypadku retinopatii cukrzycowej, rozległych zmian niedokrwiennych siatkówki z neowaskularyzacją, w profilaktyce zmian zwyrodnieniowych na obwodzie oraz w przedarciach siatkówki, a także w jaskrze (trabekulopastyka laserowa ALT).
Laser Supra 577 (Quantel Medical)
Pracujący na żółtej długości fali świetlnej posiada dwie dodatkowe funkcje w porównaniu ze standardowym laserem do fotokoagulacji: MicroPulse™ i multispot.
Funkcja multispot umożliwia znaczne skrócenie czasu wykonania zabiegów laserowych (zwłaszcza panfotokoagulacji) w obwodowych częściach siatkówki poprzez zastąpienie pojedynczego ogniska stosowanego w laserach konwencjonalnych wieloogniskowym wzorem obejmującym większą powierzchnię siatkówki. W jednym momencie (setne sekundy) dochodzi do wykonania kilku lub kilkunastu ognisk fotokoagulacji, zamiast tylko jednego. Stosowana długość światła jest bezpieczniejsza dla obszaru plamki oraz umożliwia lepszą penetrację do siatkówki przy zmętnieniach rogówki i soczewki.
Laser Optimis Fusion (Quantel Medical)
Laser Optimis Fusion™ łączy w sobie cechy fotodysruptora YAG oraz lasera do selektywnej trabekuloplastyki (SLT), zapewniając możliwość kompleksowego leczenia pacjentów z jaskrą oraz zaćmą wtórną. Laser zapewnia możliwość pracy przy pojedynczym i podwojonym źródle wiązki laserowej o długości 532 i 1064 nm z optymalną wizualizacją segmentu przedniego i tylnego, i zasilaniem LED blue–free, zwiększającym widoczność.
Działanie lasera w trybie SLT umożliwia wykonanie zabiegu selektywnej trabekuloplastyki laserowej, zalecanej obecnie jako terapia pierwszego wyboru w leczeniu jaskry z otwartym kątem przesączania. Energia lasera dostarczana jest do komórek kąta przesączania, bogatych w melaninę, w postaci krótkich impulsów o stosunkowo niskiej energii, ale dużej powierzchni. Zapewnia to łagodne działanie i brak trwałego zniszczenia beleczkowania. Dostarczona energia laserowa wywołuje efekty metaboliczne w obrębie komórek beleczkowania, co doprowadza do przywrócenia jego prawidłowej morfologii i poprawy funkcji w ciągu kilku tygodni od wykonania zabiegu. Ze względu na brak trwałych uszkodzeń zabieg może być wielokrotnie powtarzany.
Tomograf do optycznej koherentnej tomografii (OCT) przedniego odcinka ANTERION (Heidelberg Engineering)
ANTERION® to okulistyczna platforma diagnostyczna oparta na technologii swept-source, która przeznaczona jest do obrazowania przedniego odcinka oka. Urządzenie to, oparte o budowę modułową umożliwia między innymi:
- w module CORNEA: mapowanie grubości nabłonka rogówki, ocenę topografii rogówki, całkowitego astygmatyzmu rogówkowego, całkowitej mocy rogówki, pachymetrii oraz mapowanie i analizę wavefront i ich zmian w czasie dzięki dodatkowej funkcji follow-up
- w module IMAGING: akwizycję obrazów Swept Source OCT w zakresie od przedniej powierzchni rogówki do tylnej powierzchni soczewki, wizualizację przedniej komory oraz wizualizację przedniej i tylnej powierzchni soczewki
- w module METRICS: analizę metryczną komory przedniej i kąta przesączania oraz wykonanie pomiarów uwzględniających moc refrakcyjną rogówki
- w module CATARACT: ocenę biometrii i kalkulację soczewek na podstawie analizy długości osiowej gałki ocznej, analizy rogówki, analizy przedniej komory, mapy Total Corneal Power oraz przedniej krzywizny osiowej. Moduł ten umożliwia przeprowadzenie analiza pod kątem wszczepu soczewek premium, w tym soczewek torycznych (posiada wbudowany moduł Barreta)
Platforma ta stanowi nieodłączny element wysokospecjalistycznej diagnostyki chorób rogówki, diagnostyki jaskry, jak również umożliwia zachowanie najwyższych standardów podczas przygotowania pacjentów do operacji zaćmy.
Aparat do Topografii Placido w połączeniu z wysokiej jakości rozdzielczością OCT - MS-39 (CSO)
MS-39 jest połączeniem topograficznego dysku Placido z wysokiej rozdzielczości optyczną koherentną tomografią przedniego odcinka oka. Aparat zapewnia najwyższą jakość skanów przekrojowych (3,6μm, o średnicy 16 mm), uwzględniając szczegóły struktur i poszczególnych warstw rogówki oraz przedniej części oka. Urządzenie dostarcza pełnej informacji na temat pachymetrii, mapy topograficznej, krzywizny, jak również mocy dioptrycznej obu powierzchni rogówki. Aparat znajduje ponadto zastosowanie w planowaniu chirurgii refrakcyjnej, posiada moduł obliczeniowy soczewek wewnątrzgałkowych, opierający się na technikach Ray-Tracing, jak również umożliwia przeprowadzenie zaawansowanej analizy filmu łzowego i szczegółowych pomiarów szerokości źrenicy.
Tonometr iCare IC100
Icare Pro - elektroniczny tonometr umożliwia pomiar ciśnienia wewnątrzgałkowego w pozycji siedzącej oraz stojącej. Tonometr iCare IC100 służy do diagnozowania, kontrolowania i badań przesiewowych ciśnienia wewnątrzgałkowego.
Zintegrowana platforma diagnostyczna IDRA (SBM SISTEMI)
IDRA to wysokospecjalistyczna, zintegrowana platforma diagnostyczna służąca do kompleksowej analizy powierzchni oka oraz do diagnostyki zespołu suchego oka. Pozwala na wykonanie badań interferometrii - tj. oceny grubości składowej tłuszczowej filmu łzowego; pomiaru wysokości menisku łzowego - tj. pryzmatu łzowego tworzącego się pomiędzy gałką oczną a krawędzią powieki dolnej; testu przerwania filmu łzowego (NIBUT) - parametru pozwalającego ocenić stabilność oraz integralność filmu łzowego, oceny stopnia nasilenia zapalenia brzegów powiek i zaczerwienienia spojówki gałkowej oraz meibografii - badania obrazującego i oceniającego ilość́ czynnych gruczołów Meiboma wytwarzających składową lipidową filmu łzowego, odpowiedzialną za ochronę̨ przed parowaniem warstwy wodnej.
Laser excimerowy AMARIS® 1050RS
SCHWIND AMARIS 1050RS to jeden z najwydajniejszych na świecie systemów laserowych do refrakcyjnej i terapeutycznej chirurgii rogówki. Dzięki częstotliwości powtarzania 1050 Hz i unikalnemu śledzeniu oka 7D z kamerą wideo, która podczas laserowania monitoruje ruch oka bez opóźnienia czasowego oferuje niezrównaną szybkość, precyzję i bezpieczeństwo laserowej chirurgii oka. Laser ten umożliwia zarówno wykonanie zabiegu fotokeratektomii terapeutycznej – zabiegu refundowanego dla pacjentów z obecnością blizn pozapalnych, dystrofii rogówki czy aberracji wzrokowych będących skutkiem jej transplantacji, jak i przeprowadzenie nierefundowanych zabiegów korekcji wad wzroku – krótkowzroczności, nadwzroczności i astygmatyzmu.
Pracownie diagnostyczne
Przy Klinice działają pracownie diagnostyczne, wyposażone w najnowocześniejszy sprzęt niezbędny dla ustalenia rozpoznania i prowadzenia prawidłowego leczenia, i zajmujące się opieką ambulatoryjną chorych planowanych do leczenia w I Klinice Okulistyki USK-2 oraz kontrolą pacjentów po leczeniu, m.in.:
Pracownia AMD
Zajmuje się kwalifikacją pacjentów do terapii anty-VEGF w ramach programu lekowego oraz prowadzi terapię doszklistkową.
Pracownia Laserowa
Zajmuje się diagnostyką i leczeniem chorób siatkówki, błony naczyniowej i jaskry.
Wykonuje także badania angiografii fluoresceinowej, w tym angiografię szerokokątną obejmującą dalekie obwody siatkówki, a także angiografię indocyjaninową umożliwiającą diagnostykę zmian w naczyniówce, przeprowadza zabiegi laseroterapii w wielu chorobach siatkówki oraz zabieg ALT w jaskrze otwartego kąta.
Pracownia wykonuje również zabiegi laseroterapii siatkówki laserem Supra 577, wykorzystującym światło żółte, dzięki któremu możliwe jest przeprowadzanie zabiegów mikropulsowych w obszarze plamkowym oraz zabiegów w trybie pattern w siatkówce obwodowej.
W Pracowni wykonywane są także zabiegi kapsulotomii laserem YAG III Zeiss u Pacjentów po usunięciu zaćmy i irydotomii w jaskrze.
Pracownia Diagnostyki Obrazowej i Perymetrii
Prowadzi badania USG oka typu A i B, wykonuje biometrię, badania siatkówki, nerwu wzrokowego i komórek zwojowych w ramach diagnostyki chorób siatkówki i nerwu wzrokowego, perymetrię kinetyczną i statyczną oraz kalkulacje soczewek wewnątrzgałkowych.
Galeria
Kontakt
I Klinika Okulistyki
bud. J, wejście przez Izbę Przyjęć Okulistyczną, z poziomu -1, korytarzem w lewo, do windy.
Rejestracja:
tel. 91 466 12 98
91 466 12 76
91 48 38 618
e-mail: rejestracja.oko1@usk2.szczecin.pl
Sekretariat:
pok. 314, piętro 3.
tel. 91 48 38 600
faks: 91 466 13 47
e-mail: okulistyka1@usk2.szczecin.pl
Pielęgniarka oddziałowa:
tel. 91 466 12 96
Dyżurka pielęgniarek:
tel. 91 466 12 96
Pracownia Laserowa I Klniki Okulistyki:
tel. 91 466 12 82
e-mail: laser1oko@usk2.szczecin.pl
Pracownia Diagnostyki Obrazowej i Perymetrii:
91 466 13 04
e-mail: pr.diagnostyki-obrazowej@usk2.szczecin.pl
Rejestracja Program Lekowy:
tel. 91 466 11 19
e-mail: rejestracja.oko1@usk2.szczecin.pl
Program lekowy DME
Leczenie pacjentów z cukrzycowym obrzękiem plamki (DME) odbywa się w ramach programu lekowego opisanego szczegółowo w załączniku B.70 obwieszczenia Ministra Zdrowia w sprawie wykazu refundowanych leków, środków spożywczych specjalnego przeznaczenia żywieniowego oraz wyrobów medycznych.
Program lekowy jest to świadczenie gwarantowane. Leczenie w ramach tego programu odbywa się z zastosowaniem innowacyjnych, kosztownych substancji czynnych, które nie są finansowane w ramach innych świadczeń gwarantowanych. Leczenie jest prowadzone u ściśle zdefiniowanej grupy pacjentów z cukrzycowym obrzękiem plamki. Pacjenci zakwalifikowani do programu lekowego są leczeni bezpłatnie.
DLA JAKIEGO PACJENTA? - KRYTERIA KWALIFIKACJI:
- obecność rozlanego, klinicznie znamiennego obrzęku plamki (DME) z zajęciem dołka w przebiegu cukrzycy
- wiek 18 lat i powyżej
- najlepsza skorygowana ostrość wzroku (BCVA) w leczonym oku 0,2-0,8 określona według tablicy Snellena
- zgoda pacjenta na wykonanie iniekcji doszklistkowych
- stężenie HbAIc
- brak dominującej błony przedsiatkówkowej
- brak aktywnych włóknisto-naczyniowych trakcji
- brak odwarstwienia siatkówki w przebiegu retinopatii cukrzycowej
- brak krwotoku do ciała szklistego wymagającego leczenia operacyjnego
- brak neowaskularyzacji tęczówki
- brak jaskry neowaskularnej
- uregulowane ciśnienie wewnątrzgałkowe
- brak zaćmy mającej wpływ na monitorowanie skuteczności leczenia w programie
- brak istotnych i trwałych zaburzeń siatkówki w plamce, nierokujących poprawy po leczeniu.
Powyższe kryteria kwalifikacji muszą być spełnione łącznie.
JAK KIEROWAĆ PACJENTÓW?
Pacjent powinien zgłosić się z aktualnym skierowaniem od lekarza okulisty do Poradni Okulistycznej DME (1600). Jako cel skierowania należy wpisać: kwalifikacja i leczenie w ramach programu lekowego DME. Należy zwrócić szczególną uwagę na kryteria włączenia, zwłaszcza ostrość wzroku.
Do programu kwalifikowani są również pacjenci leczeni wcześniej w ramach świadczeń gwarantowanych rozliczanych w JGP B84 lub leczeni u świadczeniodawców, którzy nie posiadali umowy na udzielanie świadczeń opieki zdrowotnej finansowanych ze środków publicznych.
JAK PRZEBIEGA KWALIFIKACJA?
Każdy pacjent zgłasza się z:
- konsultacją diabetologiczną lekarza chorób wewnętrznych lub lekarza POZ z wynikiem badania HbAIc i oceną wyrównania ciśnienia tętniczego i funkcji nerek oraz obecności innych powikłań cukrzycy.
Każdy pacjent ma wykonywane:
- badanie okulistyczne z oceną ostrości wzroku
- OCT (optyczna koherentna tomografia)
- fotografie dna oka
- angio-OCT lub angiografie fluoresceinową.
JAK WYGLĄDA LECZENIE?
Leczenie rozpoczyna się od 5 dawek iniekcji doszklistkowych bewacyzumabu, podawanych w odstępach 28–35 dni.
U pacjentów z udokumentowanym incydentem sercowo-naczyniowym leczenie rozpoczyna się od zastosowania implantu doszklistkowego dexamethasonu.
Na ocenę skuteczności pacjent zgłasza się aktualnym zaświadczeniem od lekarza diabetologa lub chorób wewnętrznych.
Ocena skuteczności leczenia dokonywana jest przez Zespół Koordynacyjny
1) w okresie od 1 do 2 miesięcy po ostatnim podaniu bewacyzumabu z serii 5 podawanych co miesiąc dawek początkowych
2) co 11 miesięcy dla afliberceptu, bewacyzumabu, brolucizumabu, farycymabu i ranibizumabu.
Na jej podstawie podejmowana jest decyzja o:
- kontynuacji leczenia bez zmiany leku
- kontynuacji leczenia ze zmianą leku
- wyłączeniu pacjenta z programu.
JAK PRZYGOTOWAĆ SIĘ NA INIEKCJĘ?
W dniu podania pacjent zgłasza się do rejestracji.
Wykonywana są badania kwalifikacyjne, przeprowadzane jest badanie okulistyczne przez lekarza. Następnie na sali zabiegowej wykonywane są iniekcje z zachowaniem procedur obowiązujących w Klinice Okulistyki.
Po iniekcji zakładany jest opatrunek, który należy zdjąć po 2 godzinach. Pacjent otrzymuje informację o nazwie podanego leku i postępowaniu w razie wystąpienia działań niepożądanych.
Monitorowanie odbywa się w jednomiesięcznych odstępach.
JAKI PACJENT NIE MOŻE KONTYNUOWAĆ TERAPII?
- czynne zakażenie oka lub jego okolic
- zapalenie wnętrza gałki ocznej
- ciężkie zapalenie błony naczyniowej związane z lekiem, uniemożliwiające jego dalsze stosowanie
- okres ciąży i karmienia piersią
- wystąpienie ogólnoustrojowej choroby uniemożliwiającej leczenie
- wystąpienie w trakcie leczenia wskazań do postępowania operacyjnego (witrektomii, jaskry lub operacji zaćmy)
- progresja choroby
- brak współpracy pacjenta z lekarzem.
Program lekowy ZBN
PROGRAM LEKOWY „Leczenia zapalenia błony naczyniowej” ZBN od 1.09.2023r.
Leczenie pacjentów z zapaleniem błony naczyniowej oka (ZBN) – część pośrednia, odcinek tylny lub cała błona naczyniowa odbywa się w ramach programu lekowego opisanego szczegółowo w załączniku B.105 obwieszczenia Ministra Zdrowia w sprawie wykazu refundowanych leków, środków spożywczych specjalnego przeznaczenia żywieniowego oraz wyrobów medycznych.
Program lekowy jest to świadczenie gwarantowane. Leczenie w ramach tego programu odbywa się z zastosowaniem innowacyjnych, kosztownych substancji czynnych, które nie są finansowane w ramach innych świadczeń gwarantowanych. Leczenie jest prowadzone u ściśle zdefiniowanej grupy pacjentów z obrzękiem plamki w przebiegu ZBN. Pacjenci zakwalifikowani do programu lekowego są leczeni bezpłatnie.
DLA JAKIEGO PACJENTA? - KRYTERIA KWALIFIKACJI:
- wiek 18 lat
- potwierdzenie niezakaźnego lub nawrotowego zapalenia błony naczyniowej oka (ZBN) części pośredniej, odcinka tylnego lub całej błony naczyniowej
- adekwatna wydolność narządowa określana na podstawie badań laboratoryjnych, umożliwiających w opinii lekarza prowadzącego bezpieczne rozpoczęcie terapii
- nieobecność istotnych schorzeń współistniejących lub stanów klinicznych, stanowiących przeciwwskazanie do terapii, stwierdzonych przez lekarza prowadzącego w oparciu aktualną wiedzę medyczną (ChPL)
- zgoda pacjenta na prowadzenie antykoncepcji zgodnie z aktualną ChPL
- wykluczenie ciąży i okresu karmienia piersią
- obecność klinicznie znamiennego obrzęku plamki w przebiegu ZBN
- najlepsza skorygowana ostrość wzroku 0,1-0,8 w oku leczonym, określona na tablicach Snellena lub EDTRS
Kryteria kwalifikacji muszą być spełnione razem.
JAK KIEROWAĆ PACJENTÓW?
Pacjent powinien zgłosić się z aktualnym skierowaniem od lekarza okulisty do Poradni Okulistycznej (1600). Jako cel skierowania należy wpisać kwalifikacja i leczenie w ramach programu lekowego ZBN. Z rozpoznaniem H20.0 lub H30.0.
JAK PRZEBIEGA KWALIFIKACJA?
Każdy pacjent ma wykonywane:
- badanie okulistyczne z oceną ostrości wzroku
- pomiar ciśnienia wewnątrzgałkowego
- badanie USG gałki ocznej
- OCT (optyczna koherentna tomografia)
- fotografie dna oka
- angio-OCT lub angiografie fluoresceinową
- ocenę stopnia nacieków komórkowych w komorze przedniej oraz przymlenia ciała szklistego wg kryteriów SUN
- badania przed każdym podaniem leku.
JAK WYGLĄDA LECZENIE?
Pacjent jest kwalifikowany do programu przez Zespół Koordynacyjny, powoływany przez Prezesa Narodowego Funduszu Zdrowia. O decyzji zostaje poinformowany telefonicznie.
W przypadku braku powikłań leczenie powinno być prowadzone przez 24 miesiące. Za remisję należy uznać brak aktywności choroby zgodne z kryteriami SUN imtrwającu dłużej niż 3 miesiące po odstawieniu leczenia.
W ramach programu pacjent może otrzymać 3 dawki dexamethazonu pod postacią implantu doszklistkowego.
JAK PRZYGOTOWAĆ SIĘ NA INIEKCJĘ?
W dniu podania pacjent zgłasza się do rejestracji.
Wykonywane są badania kwalifikacyjne, przeprowadzane jest badanie okulistyczne przez lekarza. Następnie na sali zabiegowej wykonywane są iniekcje z zachowaniem procedur obowiązujących w Klinice Okulistyki.
Po iniekcji zakładany jest opatrunek, który należy zdjąć po 2 godzinach. Pacjent otrzymuje informację o nazwie podanego leku i postępowaniu w razie wystąpienia działań niepożądanych.
Monitorowanie odbywa się w czteromiesięcznychh odstępach.
JAKI PACJENT NIE MOŻE KONTYNUOWAĆ TERAPII?
- czynne zakażenie oka lub jego okolic
- zapalenie wnętrza gałki ocznej
- okres ciąży i karmienia piersią
- wystąpienie ogólnoustrojowej choroby uniemożliwiającej
- progresja choroby
- brak współpracy pacjenta z lekarzem.
Fotokeratektomia terapeutyczna
Zabiegi fotokeratektomii terapeutycznej rogówki polegają na fotoablacji nabłonka i fragmentu zrębu rogówki laserem excimerowym w celu zmniejszenia aberracji wzrokowych i poprawy ostrości wzroku pacjenta. W I Klinice Okulistyki wykonywane są one w ramach hospitalizacji jednodniowej, przy zastosowaniu najnowocześniejszego lasera excimerowego – Schwind AMARIS 1050RS.
Wskazania do pełnej refundacji zabiegu przez Narodowy Fundusz Zdrowia:
- dystrofia błony podstawnej nabłonka (dystrofia Cogana) oraz dystrofia Meesmanna
- nawrotowe erozje rogówki
- dystrofie nabłonkowo-zrębowe związane z mut. genu TGFBI, tj. dystrofia Reis-Bückler, Thiel-Behnke, Avellino
- dystrofie zrębu rogówki
- keratopatia taśmowata
- degeneracja guzkowa Salzmanna
- powierzchowne blizny pozapalne rogówki
- aberracje pooperacyjne rogówki
Leczenie pełzakowego zapalenia rogówki
I Klinika Okulistyki, jako pierwszy ośrodek w Polsce, uzyskała pozytywną opinię Ministerstwa Zdrowia w zakresie stosowania poliheksanidu (PHMB) w stężeniu 0.8 mg/ml w leczeniu pierwotniakowego zapalenia rogówki.
PHMB w stężeniu 0.8 mg/ml jest lekiem, który może być stosowany w monoterapii pierwotniakowego zapalenia rogówki. Na dzień dzisiejszy ukończono III fazę badań klinicznych i rozpoczęto proces rejestracji w Europejskiej Agencji Leków (EMA). Przeprowadzone w latach 2008-2023 w wielu europejskich i amerykańskich ośrodkach klinicznych badanie wykazało jego wysoką skuteczność przy jednocześnie bardzo wysokim profilu bezpieczeństwa.
Zgoda Ministerstwa Zdrowia pozwala I Klinice Okulistyki na posiadanie leku na zasadach zapotrzebowania doraźnego, co oznacza, iż w przypadku rozpoznania Acanthamoeba keratitis lek może być tego samego dnia wydany pacjentowi i nie ma konieczności uzyskiwania ponownej indywidualnej zgody Ministerstwa Zdrowia aby rozpocząć leczenie u Pacjenta.